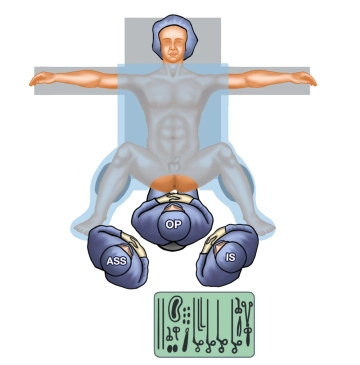
- fisura anal crónica después de un fracaso de la terapia de primera línea medicamentosa
- Una terapia quirúrgica puede realizarse como terapia de primera línea si el paciente lo desea o si además hay fístulas y/o cambios morfológicos secundarios pronunciados presentes.
Nota: La esfinterotomía interna lateral es con una tasa de éxito de >90% la terapia más efectiva. En el área de habla alemana se prefiere a esta la fisurectomía con una tasa de éxito de 80% debido al riesgo de incontinencia claramente menor.
En una fisurectomía se resecan los cambios morfológicos secundarios de la fisura, y el fondo de la fisura se excide o desbrida de manera conservadora. Además se crea un triángulo de drenaje extraanal amplio para apoyar una curación de adentro hacia afuera. El objetivo más importante de la operación es la eliminación de los cambios fibróticos inflamatorios, que son importantes para la patogénesis de la fisura.