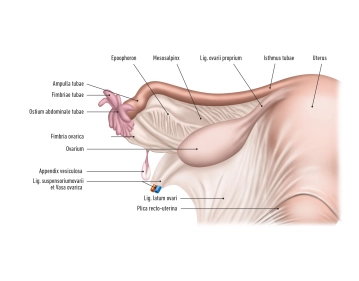
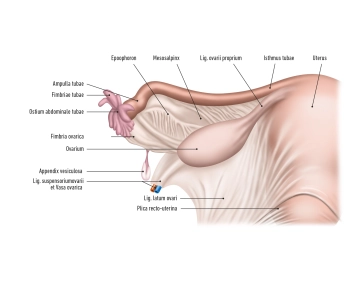
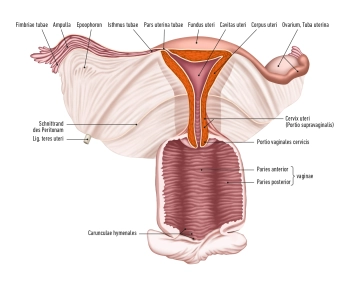
El ovario (ovario) se encuentra lateralmente en la región pélvica y se extiende en una orientación vertical. Tiene una superficie interna, que apunta hacia el interior de la pelvis (Facies medialis/intestinalis), y una superficie externa, dirigida hacia la pared pélvica lateral (Facies lateralis). El borde libre redondeado se denomina Margo liber, y en el borde anterior, el Margo mesovaricus, está unido el mesovario, que es una estructura del ligamento ancho del útero (Lig. latum uteri).
Hay dos polos:
- Extremitas uterina
- Extremitas tubaria
El hilum ovarii, donde entran vasos y nervios, se encuentra en la inserción del tejido conectivo del ovario, conocido como mesovario, en el Margo mesovaricus.
El ovario está conectado en el Extremitas tubaria a la pared pélvica mediante el Ligamentum suspensori ovarii . Los vasos ováricos (Vasa ovarica), vasos linfáticos y nervios discurren a lo largo de este ligamento suspensorio.
El Ligamentum ovarii proprium se encuentra entre el ovario (Extremitas uterina). Este se encuentra directamente detrás del ángulo tubárico. La arteria R. ovaricus de la a. uterinae discurre aquí.
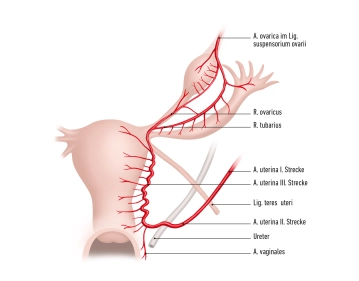
El ovario es irrigado por:
- A. ovarica
- Ramus ovaricus de la A. uterina.
Estas arterias forman anastomosis en el Margo mesovaricus y suministran sangre al ovario.
Las venas transportan la sangre venosa a través de la V. ovarica dextra a la V. cava inferior y a través de la V. ovarica sinistra a la V. renalis sinistra. Una parte de la sangre fluye a través del plexo uterino a la V. iliaca interna.
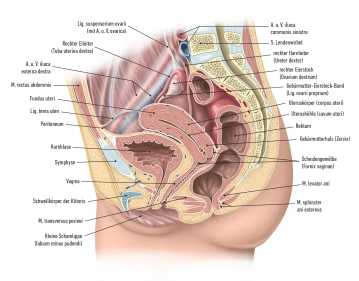
El ovario se encuentra en la cavidad abdominal (intraperitoneal) en la fosa ovárica. Aquí discurren en el retroperitoneo: el N. obturatorius, Vasa obturatoria y los Vasa iliaca externa. Medial a ello discurren también la A. umbilicalis y la A.