- Carcinoma hepatocelular
- Carcinoma colangiocelular
- Metástasis hepáticas
-
Indicaciones
-
Contraindicaciones
Se aplican las contraindicaciones generales – como para cualquier otra intervención quirúrgica.
-
Diagnóstico preoperatorio
Factores de riesgo en la anamnesis:
Carcinoma hepatocelular:
- Edad
- Abuso de alcohol
- Cirrosis hepática
- Hemocromatosis
- Hepatitis autoinmune
- Hepatitis viral crónica B o C
Carcinoma colangiocelular:
- Abuso de alcohol
- Cirrosis hepática
- Hepatitis viral crónica B o C
Diagnóstico por imagen:
- Ecografía con contraste
- Tomografía computarizada
- RMN
- si procede, biopsia hepática guiada por ultrasonido
-
Preparación especial
- BB
- Coagulación
- Transaminasas
- CHE
- Bilirrubina
- Determinación de grupo sanguíneo
- reserva de transfusión suficiente (6 concentrados de eritrocitos, en su caso FFP o concentrados de plaquetas) !
- ECG en reposo, en su caso ECG de esfuerzo
- Radiografía de tórax
- Prueba de función pulmonar
- Ecocardiografía
-
Información
Riesgos generales:
- Infección
- Hemorragia posoperatoria
- Trombosis o embolia pulmonar
- Lesión de órganos adyacentes
Riesgos específicos:
- Trombosis de la vena porta
- Fuga biliar
- Derrame pleural
- Insuficiencia hepática residual postoperatoria
-
Anestesia
- Narcosis por intubación
- PDK para la terapia del dolor
- Durante la resección de segmento hepático debería el PEEP (Presión positiva al final de la espiración) para evitar una embolia gaseosa por apertura de venas hepáticas mayores y para evitar hemorragias mayores estar en 8 – 9 mm Hg y el ZVD en 0 mm Hg!
-
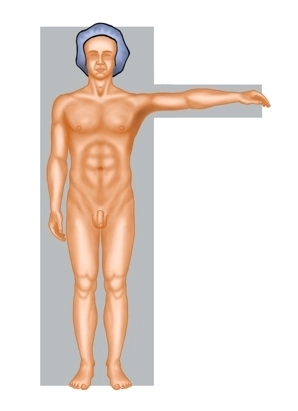
Posicionamiento
![Posicionamiento]()
- Posición supina
- brazo derecho aductado
- brazo izquierdo abducido
- ligera hiperextensión en la transición toracolumbar (recomendación)
-
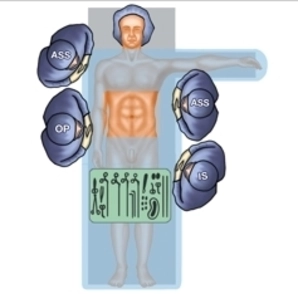
Configuración del quirófano
![Configuración del quirófano]()
- Cirujano a la derecha del paciente
- primer asistente a la izquierda del paciente, frente a él
- segundo asistente a la derecha
- enfermera instrumentista a la izquierda del paciente, hacia los pies del 1.er asistente
-
Instrumentación especial y sistemas de sujeción
- Sistema de ganchos de tracción por cable
- Mercedes – Separador (Aesculap)
- Tamiz para vesícula + tamiz vascular o LTX – Tamiz
- Multiclipper
- CUSA
-
Tratamiento postoperatorio
Analgesia postoperatoria:
Terapia del dolor adecuada; en caso de dolores más intensos analgésicos sistémicos (además del PDK). Siga aquí el enlace a PROSPECT (Gestión del dolor postoperatorio específico de procedimientos) o el enlace a la guía actual Tratamiento de dolores agudos perioperatorios y postraumáticos.Tratamiento médico posterior:
Controles de laboratorio regulares; si se ha colocado – Retirada del drenaje abdominal entre el 1.º y 2.º día postoperatorio; si no es reabsorbible – Retirada del material de sutura cutánea alrededor del 12.º día postoperatorio.Profilaxis de trombosis:
En ausencia de contraindicaciones, debido al alto riesgo de tromboembolia, además de medidas físicas se debe administrar heparina de bajo peso molecular en dosis profiláctica, posiblemente adaptada al riesgo de disposición, durante al menos 2, posiblemente también hasta 6 semanas. A tener en cuenta: Función renal, HIT II (Anamnesis, control de plaquetas). Siga aquí el enlace a la guía actual Profilaxis de la tromboembolia venosa (VTE).Movilización: Inmediata, si es posible; se recomienda entrenamiento respiratorio.
Progresión de la dieta: Rápida a partir del día de la OP.
Incapacidad laboral: Se decide individualmente; entre 3 y 6 semanas.