La reconstrucción de la pared abdominal en hernias cicatriciales complejas o en presencia de un laparostoma representa un desafío particular. Un „loss of domain“ representa la forma extrema de un desplazamiento de volumen de las vísceras.
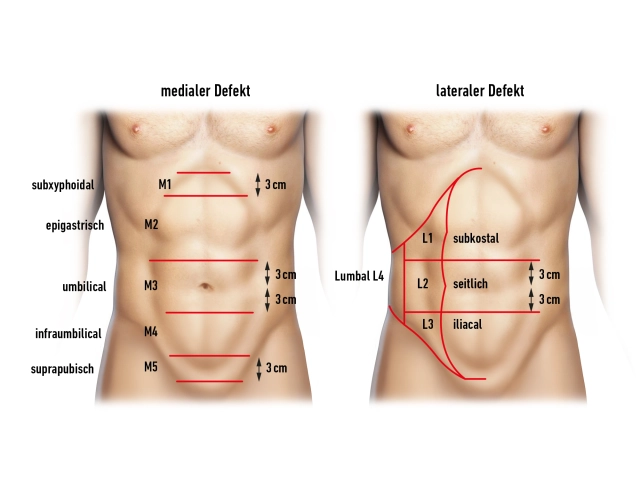
Se consideran hernias complejas las hernias de la pared abdominal con anchuras de defecto superiores a 10 cm, el recidiva de hernia cicatricial después de la implantación de malla (herniación en el borde de la malla, desgarro de la malla, ruptura de la malla), hernias después de transferencia de colgajo (denervación, defectos de elevación) y recidivas múltiples.
En principio, la indicación para la reparación también está dada en el caso de una hernia compleja. A los pacientes les faltan elementos estabilizadores ventrales de la musculatura del tronco. Los pacientes con tales paredes abdominales inestables se quejan de problemas posturales con dolor de espalda. Las actividades físicamente exigentes y el deporte están fuertemente limitados hasta imposibles. Una pared abdominal ventral intacta es de gran importancia para procesos fisiológicos como la respiración y la defecación.
Además, el defecto de la pared abdominal y el volumen de órganos extraabdominal se agrandarán aún más. La reconstrucción de la pared abdominal se realiza en última instancia para evitar una morbilidad creciente.
El problema de estos casos complejos es la retracción de la musculatura abdominal lateral. La tensión hacia la línea media se puede reducir considerablemente mediante una ganancia de longitud de la musculatura abdominal lateral.
Para esta medida existen diferentes técnicas para recuperar la longitud muscular en la pared abdominal lateral
- Relajación de la pared abdominal con BTA (Parálisis iatrogénica preoperatoria transitoria de la musculatura abdominal lateral con toxina botulínica)
- Neumoperitoneo progresivo (Dilatación de la pared abdominal mediante un neumoperitoneo preoperatorio)
- Retracción fascial intraoperatoria (Tracción de la pared abdominal bajo relajación farmacológica) véase también preparación especial
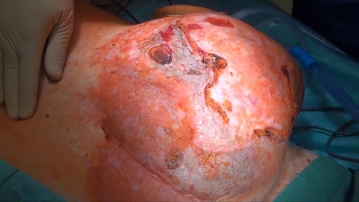
En el caso demostrado se produjo una hernia paraestomal después de una laparotomía mediana con resección de sigma y creación de un colostoma terminal (situación de Hartmann). Múltiples intentos terapéuticos externos, por último con implantación de una malla de plástico en técnica onlay, llevaron a un recidiva de hernia cicatricial progresiva con ulceración cutánea y exposición parcial de la malla.
Después del acondicionamiento de la pared abdominal en este caso mediante predilatación neumática (véase Reconstrucción de la pared abdominal según Ramirez /Gestión perioperatoria) se realizó una nueva reparación de hernia con la técnica aquí descrita. La reubicación AP posterior ofrecida al paciente con reconexión del colon fue rechazada.
Adicionalmente fue necesaria una separación de componentes de la pared abdominal para lograr un cierre fascial en la línea media.
Con la separación de componentes anterior aquí presentada („Ramirez“) se pueden cerrar defectos en la línea media con una anchura periumbilical de hasta 20 cm, epigástrica de hasta 8 cm y suprapúbica de hasta 6 cm de diámetro mediante la separación de partes de la pared abdominal lateral. La técnica permite un cierre sin tensión con una pared abdominal dinámicamente competente.
Debido a la disección amplia del tejido subcutáneo con el riesgo de destruir vasos perforantes (suministro sanguíneo del tejido subcutáneo y la piel a través de los vasos epigástricos profundos) y la alta tasa resultante de trastornos de cicatrización de heridas, hematomas y seromas, esta técnica se considera actualmente solo como procedimiento de segunda elección. Se prefiere la separación de componentes posterior, que conduce a una liberación en el área del M. transversus, además se puede extender la colocación de la malla hacia lateral, dorsal y retrocostal.
La reconstrucción según Ramirez se describió en el trabajo original sin una augmentación con malla. Los resultados de la literatura favorecen la implantación simultánea de una malla retromuscular.
En caso de estoma terminal permanente, se realizó adicionalmente un cierre de la brecha fascial paraestomal según Sugarbaker con colocación intraperitoneal de malla bajo lateralización del intestino.
En condiciones cutáneas infectadas con infecciones cutáneas superficiales y úlceras por presión, los implantes de malla biológicos son ventajosos y también se utilizaron en esta situación.