El diagnóstico de la isquemia aguda de las extremidades a menudo se puede establecer como «diagnóstico a simple vista» después de una breve recopilación de la anamnesis y examen. Por lo general, se prescinde de una angiografía (excepción: presencia simultánea de una EAP) y la terapia se planifica en base a la recopilación de hallazgos clínicos (anamnesis, inspección, palpación). Después de eliminar la isquemia absoluta, el diagnóstico y la terapia de la fuente de embolia se pueden abordar con calma.
La diagnóstico de emergencia debe aclarar las siguientes preguntas:
- Grado de gravedad de la isquemia (6 P según Pratt, TASC en caso de EAV)?
- Localización y extensión del cierre?
- Isquemia aguda por embolización o sobre la base de una EAV?
Los típicos 6 P según Pratt caracterizan la forma grave de la isquemia aguda de las extremidades con una amenaza vital grave para la extremidad (Fuente: Pratt GH (1954) Cardiovascular surgery. Kimpton, London):
En la EAV, la clasificación de la isquemia aguda de las extremidades según el grupo de trabajo Transatlantic Inter-Society Consensus (TASC) tiene el objetivo de tener en cuenta la diferente urgencia para diagnósticos y terapias adicionales:
Anamnesis/Clínica
Diferenciación gruesa entre cierre trombótico agudo y embolia:
→ Embolia
- dolor repentino en la extremidad, ocasionalmente como un latigazo (síntoma principal)
- a menudo isquemia grave
- antecedentes cardiovasculares: fibrilación auricular conocida, valvulopatía cardíaca, posinfarto de miocardio, aneurisma aórtico
→ cierre trombótico
- aumento de las molestias a lo largo de varios días con isquemia generalmente incompleta
- EAP conocida (¿molestias de claudicación?)
- poscirugía de bypass, stent/ATP
- perfil de riesgo de aterosclerosis
- trauma local
- ningún indicio de fuente de embolia
Color de la piel
- isquemia blanca: distal del cierre pálido
- isquemia azul: es pronósticamente peor, porque la formación de trombos por estasis ya ha afectado la rama venosa
- Prueba de Ratschow espontánea puede ser orientadora en isquemia incompleta (con la extremidad elevada, palidez total, que no se recupera ni siquiera con posición horizontal posterior).
Tiempo de recapilarización
- presión breve con el dedo plantar en el dedo gordo del pie o antepié → el punto de presión inicialmente pálido se enrojece normalmente en < 3 segundos
- cuanto más tarde el enrojecimiento, más pronunciada es la alteración de la perfusión
presión de perfusión efectiva
- elevación de la extremidad permite estimar la presión de perfusión → 10 cm = 7,5 mm Hg
Temperatura de la piel
- en comparación lateral, la extremidad afectada está más fría
- el cierre se encuentra claramente proximal al nivel de temperatura
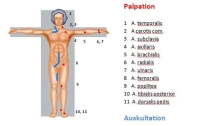
Pulsos
- en el caso más simple, ausencia de pulsos en la extremidad afectada
- ausencia bilateral de pulsos: EAP preexistente bilateral o embolia asintomática
auscultación comparativa lateral de las arterias de las extremidades
Índice tobillo-brazo (ITB)
- ITB = PA sist. A. tibial posterior/PA sist. A. braquial
- cuanto más bajo el ITB, más pronunciada es la isquemia
- en el estadio agudo, posiblemente no se pueda medir presión
Ecografía dúplex codificada por color
- carótida, aorta abdominal, arterias de las extremidades (¡en cierres de la pierna, exclusión de aneurisma poplíteo!)
- localización de estenosis y cierres en casi todas las regiones vasculares excepto en el área torácica
- cuantificación del grado de estenosis y evaluación de la morfología de la placa posible
- sensibilidad y especificidad aprox. 90%
Angiografía por TC
- tomografía computarizada multicorte (TC-MC) con aplicación de medio de contraste no iónico
- amplio espectro de indicaciones: lesión vascular traumática (esp. tronco corporal), disección/ruptura vascular, aneurisma, trombosis/embolia arterial, trombosis de la vena porta/vena mesentérica, embolia de la arteria pulmonar, EAP, tumores vasculares
- ventajas: rápido de realizar, registro de enfermedades concomitantes relevantes, representación de arterias periféricas, sensibilidad y especificidad aprox. 90 % cada una
- desventajas: exposición a radiación y medio de contraste, alergias (aprox. 3 %), ninguna evaluación funcional
- la indicación no depende del grado de isquemia, sino de la anamnesis y el hallazgo clínico en la pierna contralateral: en caso de EAV preexistente o indicios de un aneurisma poplíteo, mejor angiografiar. El hallazgo determina entonces la táctica operatoria. En caso de presencia simultánea de una EAV o de un aneurisma poplíteo como causa de la isquemia aguda, se requieren reconstrucciones más complejas (p. ej., interposiciones vasculares, procedimientos de bypass). Sin embargo, en isquemia completa no se debe perder demasiado tiempo en una angiografía (logística adecuada).
Laboratorio
- hemograma
- electrolitos
- coagulación
- valores de retención
- enzimas hepáticas
- lípidos sanguíneos
- grupo sanguíneo
Control cardíaco
Examen radiológico del tórax
Como medida inmediata
5000-10000 UI heparina, para evitar una trombosis por aposición. Envolver el pie en un calcetín de algodón, para prevenir daños por presión (esp. también intraoperatoriamente!).