NLR-Monitoring
Para el neuromonitoring intraoperatorio (IONM) del nervio laríngeo recurrente (NLR), se estimula eléctricamente el nervio vago o el NLR. Los potenciales de acción muscular inducidos por la estimulación se registran como electromiograma (EMG) en la musculatura interna de la laringe en el área de las cuerdas vocales (M. vocalis) y se transforman en una señal acústica de golpeteo. Esto puede realizarse ya sea mediante un electrodo de aguja insertado en el M. vocalis a través del ligamento cricotiroideo o mediante electrodos de superficie aplicados en el tubo de ventilación. Los sistemas de derivación actuales en el mercado para el IONM ofrecen además la posibilidad de representación óptica de la señal EMG como curva de tensión-tiempo en un monitor.
Mientras que en las resecciones de tiroides y paratiroides cerca de los nervios, especialmente en la resección total del lóbulo, la representación visual del nervio sigue siendo la mejor condición posible para preservar el NLR („estándar de oro“), el IONM amplía la seguridad de la operación mediante dos posibilidades adicionales de uso anatómico-funcional:
- identificación segura del nervio
- evaluación de la función nerviosa resp. de la función postoperatoria de las cuerdas vocales
Para que se pueda inferir la función postoperatoria de las cuerdas vocales a partir del resultado del IONM, deben cumplirse las siguientes condiciones:
- función correcta del sistema de derivación en cuanto a la estimulación nerviosa así como la captación/reproducción de la señal
- exclusión de alteraciones no neurales preexistentes o inducidas por intubación de la movilidad de las cuerdas vocales
- estandarización estricta del IONM
- análisis adecuado de las causas en caso de alteraciones
Estandarización del monitoring electrofisiológico del recurrente
Entre las condiciones básicas para una estandarización del NLR-Monitoring se incluyen:
1. Hallazgo laríngeo pre y postoperatorio
La laringoscopia pre y postoperatoria y el IONM forman una unidad diagnóstica inseparable. El hallazgo EMG intraoperatorio preresección no es interpretable sin el hallazgo laringoscópico preoperatorio, al igual que el hallazgo EMG postresección no lo es sin el hallazgo laringoscópico postoperatorio.
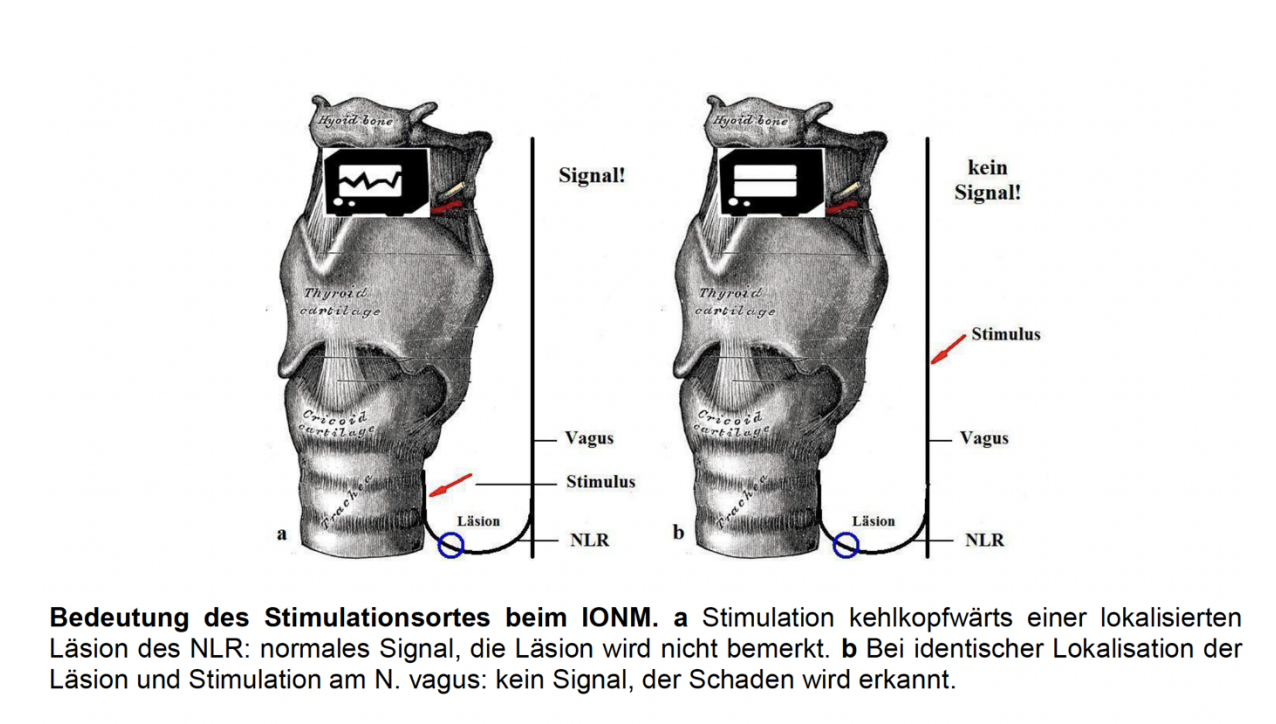
2. La estimulación del NLR debe realizarse proximal al área potencial de daño del nervio, para lo cual la estimulación ipsilateral del N. vagus es la más segura.
3. Una estimulación nerviosa suficiente requiere una intensidad de corriente umbral de al menos 0,3-0,8 mA. Las intensidades de corriente óptimas están entre 1 y 2 mA, no se logra una mejora adicional de la respuesta muscular del M. vocalis con intensidades de corriente más altas.
4. Durante la fase del neuromonitoring, se debe renunciar al uso de relajantes musculares, ya que estos afectan la respuesta muscular del M. vocalis, lo que puede llevar a interpretaciones erróneas. En la intubación, solo deben usarse relajantes de acción corta.
5. El sistema de derivación debe funcionar perfectamente. Esto incluye la adecuada realización de las conexiones de cables, la colocación correcta de los electrodos neutros así como de los electrodos de derivación de señal:
- Electrodos de aguja: Estos deben insertarse por separado para cada lado operado transligamentariamente en el M. vocalis.
- Electrodos de tubo: Después de la posición del paciente intubado (reclinación de la cabeza), se debe asegurar que el manguito del tubo esté por debajo del nivel de la glotis y los electrodos de derivación de señal por encima, es decir, en el nivel de la glotis de las cuerdas vocales.
6. Técnicamente, un registro EMG es condición para el control de una conducción nerviosa regular y la correspondiente acción muscular del M. vocalis. La sola reproducción del tono de señal no puede distinguir de manera fiable entre un potencial de acción muscular regular y una señal de artefacto.
Desde el punto de vista quirúrgico, por lo tanto, deben observarse los siguientes pasos estándar para que sea posible una afirmación pronóstica sobre la función postoperatoria esperada de las cuerdas vocales:
- hallazgo laringoscópico preoperatorio
- estimulación ipsilateral del N. vagus con 1 - 2 mA con registro EMG
- Antes del inicio de la resección, representación visual y estimulación ipsilateral repetida del NLR, en su caso también del N. vagus homolateral.
- Estimulación del N. vagus y registro EMG después de la finalización de todas las medidas operatorias ipsilaterales
- hallazgo laringoscópico postoperatorio
Análisis de causas en caso de pérdida de señal intraoperatoria
Si se produce una pérdida de señal intraoperatoria con una respuesta de señal inicial regular, se debe investigar. También aquí se recomienda un procedimiento estandarizado:
1. Exclusión de bloqueo neuromuscular inducido por anestesia, alteración técnica del equipo, dislocación de conexiones de cables o electrodo neutro, dislocación del tubo en electrodos de tubo o dislocación de los electrodos de aguja
2. Estimulación del NLR justo antes de su punto de entrada en la laringe y lejos del punto de entrada, así como estimulación del N. vagus homolateral; adicionalmente, en su caso, también palpación de la pared dorsal de la laringe para verificar una respuesta de estimulación (contracción muscular = Laryngeal twitch, se considera un signo positivo de una acción muscular del M. vocalis). Dependiendo del lugar de estimulación y la respuesta de estimulación, se derivan las siguientes conclusiones:
- La contracción muscular de la pared posterior de la laringe indica un error de derivación de la respuesta de estimulación, por ejemplo, dislocación del tubo en electrodos de tubo, dislocación de la aguja en electrodos de aguja.
- Contracción muscular positiva y/o EMG regular en la estimulación del NLR en el punto de entrada en la laringe, pero respuesta de estimulación ausente en la estimulación del NLR lejos del punto de entrada o a través del N. vagus significa con alta probabilidad una pérdida real de función del NLR homolateral; mediante un „mapping“ se puede localizar generalmente de manera puntual el lugar de la alteración nerviosa.
- Ausencia de contracción muscular y ausencia de respuesta EMG independientemente del lugar de estimulación (NLR o N. vagus) significa, después de excluir las causas mencionadas en 1), una alteración nerviosa difusa o bien una paresia recurrente postoperatoria al menos transitoria.
En las formas de pérdida de señal explicadas en b) y c), resulta en 40 - 70 % una paresia recurrente transitoria y en 10 - 20 % una permanente.
- Si existe incertidumbre respecto a la técnica del equipo o la posición de los electrodos de aguja o del tubo, la estimulación del N. vagus contralateral puede aclarar: Si la estimulación del N. vagus/NLR contralateral fue inicial y también en este control sin hallazgos, se excluye un error del equipo y se debe asumir una función nerviosa alterada del lado opuesto.
Conclusión: Si el IONM se realizó correctamente y resultó en una respuesta de señal impecable al final de la operación, entonces una paresia recurrente postoperatoria es extremadamente rara. En caso de pérdida de señal intraoperatoria que no se deba a un error del equipo o del usuario, se debe contar en 1/3 de los casos con una paresia recurrente transitoria y en 1/10 de los casos con una permanente.
La guía AWMF „Terapia operatoria de enfermedades tiroideas benignas“ versión 12/2021 exige:
„La representación preparatoria cuidadosa, es decir, no esqueletizante, preservando la irrigación nerviosa del N. laryngeus recurrens reduce el riesgo de daño y debe realizarse en principio tanto en intervenciones primarias como en intervenciones de recidiva. El curso nervioso anatómico visualizado debe documentarse antes y después de la resección. Excepcionalmente se puede renunciar a la representación si el plano de resección se encuentra a una distancia segura ventral de la lámina limítrofe lateral al curso nervioso. La no representación del N. laryngeus recurrens debe documentarse con justificación.“
El neuromonitoring intraoperatorio (IONM) no reemplaza el estándar de oro de la representación visual del nervio, sino que se utiliza en complemento a esta. El procedimiento puede confirmar de manera segura la identidad del N. laryngeus recurrens y hacer muy probable su capacidad funcional con una señal de conducción inalterada, siendo necesaria para captar todo el curso nervioso la estimulación a través del Nervus vagus después de la resección. Por razones legales se recomienda almacenar la derivación de electromiogramas, en forma de papel o electrónica. El uso del IONM permite en una operación bilateral planificada y pérdida de señal en el primer lado una revisión de la estrategia (p.ej. procedimiento operatorio en dos tiempos, con lo que se puede reducir el peligro de una paresia recurrente bilateral).
EBSLN-Monitoring
El neuromonitoring intraoperatorio (IONM) de la rama externa del nervio laríngeo superior (EBSLN) sirve para la identificación y prueba de función del nervio, para evitar un daño durante la operación de tiroides o paratiroides.
El EBSLN inerva el Musculus cricothyroideus. Es decisivo para la tensión de las cuerdas vocales, al inclinar el cartílago tiroides hacia adelante.
Un daño no lleva a la ronquera clásica como en el NLR, pero a una capacidad reducida para modular la voz y alcanzar frecuencias altas.
La pérdida de los tonos altos es particularmente problemática para profesionales de la voz como cantantes o locutores.
Métodos de derivación: Después de la estimulación eléctrica del nervio, se realiza la derivación de señales EMG del M. cricothyroideus.
A) Derivación directa por electrodo de aguja
- Electrodo intramuscular en el M. cricothyroideus, por lo que alta sensibilidad pero acceso adicional al músculo requerido.
B) Derivación de superficie a través de tubo EMG
- menos específico para el EBSLN
- Puede combinarse con el neuromonitoring del NLR
Curso operatorio con monitoring:
Paso 1: Identificación del EBSLN
- El EBSLN discurre paralelo a la Arteria thyroidea superior y se dirige al M. cricothyroideus.
- La estimulación se realiza antes de la ligadura de la arteria polar superior, ya que el nervio está particularmente en riesgo aquí.
- Curso variable del nervio (Clasificación de Cernea):
La clasificación de Cernea describe la posición anatómica y el riesgo de lesión de la rama externa del Nervus laryngeus superior (EBSLN) en relación con la arteria polar superior de la tiroides.- Tipo 1: Curso alto → menor riesgo de lesión.
- Tipo 2a/2b: Cerca de la arteria polar superior → mayor riesgo.
Paso 2: Estimulación con la sonda
- Estimulación con 1 – 2 mA
- Un nervio intacto lleva a la contracción del M. cricothyroideus, lo que se nota a través de:
- Palpación del músculo (en cirugía abierta)
- Medición de una señal EMG a través de electrodos de derivación
.
Paso 3: Interpretación de las señales
- Señal positiva → El nervio está funcionalmente intacto, no hay más riesgo.
- Señal débil o ausente → Indicación de posible daño o variante anatómica.
Paso 4: Control posterior después de la resección
- Después de la ligadura de la arteria polar superior se realiza una estimulación renovada.
- Señales persistentes = operado preservando la función.
- Pérdida de señal = daño nervioso potencial → podría requerirse entrenamiento vocal postoperatorio.
Conclusión: El EBSLN-Monitoring debería usarse especialmente en operaciones de tiroides con anatomía difícil y en pacientes con altas demandas vocales. Ayuda a evitar problemas vocales postoperatorios y a aumentar la seguridad en la cirugía.