- Colecistolitiasis sintomática o lodo en la vesícula biliar con dolores biliares característicos.
- Colecistolitiasis asintomática con demostración de cálculos biliares > 3 cm, pólipos de vesícula biliar > 1 cm o vesícula biliar de porcelana (riesgo de carcinoma de vesícula biliar claramente aumentado).
- Los cólicos biliares en el 1.er trimestre de un embarazo deben operarse electivamente de forma temprana debido al considerable riesgo de recidiva en el curso posterior del embarazo.
- Colecistitis aguda; según las directrices, operación laparoscópica temprana dentro de las 24 horas después de la admisión. Alternativamente, especialmente en sintomatología ya de larga duración (> 5 días), anticoagulación existente, multimorbilidad que requiere aclaración -> OP en el intervalo libre de síntomas 6 semanas después de la inflamación aguda.
- Después de un saneamiento exitoso del conducto biliar con colecistolitiasis adicional, preferiblemente dentro de las 72 horas.
- Después de pancreatitis biliar aguda con colestasis/pancreatitis en remisión sin CPRE, OP electiva temprana, ya que de lo contrario existe un alto riesgo de recidiva de pancreatitis.
-
Indicaciones
-
Contraindicaciones
- Tumores de la vesícula biliar y vías biliares
- adherencias intraabdominales significativas
- fístulas biliodigestivas
- Embarazo en el último trimestre
- Síndrome de Mirizzi (forma rara de ictericia obstructiva) a partir de los estadios superiores con formación de fístula
Contraindicaciones relativas
- Pancreatitis aguda
- Hipertensión portal
-
Diagnóstico preoperatorio
- Anamnesis: Dolores cólicos(> 15 minutos) en el abdomen superior derecho/epigastrio, ictericia y fiebre pertenecen a los síntomas principales de enfermedades de la vesícula biliar y de los conductos biliares.
- Examen clínico: Los síntomas típicos de una colecistitis aguda son dolores abdominales superiores derechos, signo de Murphy (dolor circunscrito sobre la vesícula biliar con presión directa), valores de inflamación elevados y fiebre.
- Laboratorio: hemograma pequeño, PCR, transaminasas, bilirrubina, amilasa, lipasa, en caso de sospecha de malignidad posiblemente marcador tumoral CA 19-9, antes de OP posiblemente coagulación, electrolitos, creatinina.
- Ecografía abdominal: Detección de cálculos, engrosamiento de pared o estratificación en tres capas de la pared de la vesícula biliar, así como signo de Murphy sonográfico-palpatorio en colecistitis aguda.
- En ausencia de indicios de coledocolitiasis (clínica, laboratorio y ecografía) se puede prescindir de más imagenología.
- Una CPRE (colangiopancreatografía retrógrada endoscópica) debe realizarse solo con intención terapéutica. En caso de duda, preceder con una endosonografía o MRCP.
- La endosonografía presenta la mayor sensibilidad para la detección de cálculos en el conducto biliar común.
- TC, MRCP/RMN en hallazgos ecográficos no claros o sospecha de tumor.
- Coledocoscopía solo en preguntas específicas, sospecha de malignoma o hallazgos no claros, especialmente para el esclarecimiento de patologías de los conductos biliares.
- Gastroscopia, si la clínica no es clara y los síntomas también podrían provenir del estómago.
-
Preparación especial
- En colecistitis aguda o coledocolitiasis: Terapia antibiótica perioperatoria
- De lo contrario, profilaxis antibiótica perioperatoria de dosis única opcional
-
Información
- Conversión a colecistectomía abierta
- Lesión del conducto biliar
- Perforación de la vesícula biliar
- Pérdida intraabdominal de concreciones
- Lesión vascular (A. hepática , V. porta)
- Lesión de órganos adyacentes: Duodeno, intestino delgado, colon, hígado
- Peritonitis
- Absceso
- Reintervención
-
Anestesia
Anestesia con intubación con capnoperitoneo
-
Posicionamiento
![Posicionamiento]()
- Posición supina
- brazo izquierdo extendido
- piernas separadas
-
Configuración OP
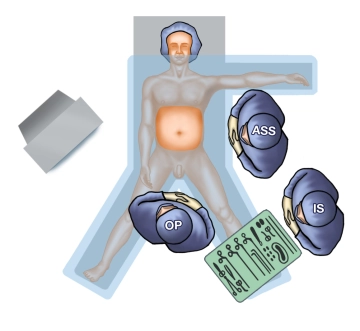
![Configuración OP]()
El operador se sitúa entre las piernas separadas, el 1er asistente en el lado izquierdo (manejo de la cámara), el 2º asistente (opcional) en dirección a la cabeza del 1er asistente (retrator hepático). La enfermera instrumentista de quirófano se sitúa sobre la pierna izquierda del paciente. La torre de laparoscopia se encuentra en el lado derecho, el monitor en buena visión del operador.
-
Instrumentos especiales y sistemas de sujeción
- conjunto básico laparoscópico
adicionalmente:
- Trócares
- Cámara de 45° (o 30°)
- Pinza de agarre
- Diseccionador
- Gancho electroquirúrgico
- Aspirador
- si es necesario, retractor hepático
- Tijeras
- Clips de titanio o Laparo-Clips
- Bolsa de recuperación
- Re-Order
-
Tratamiento postoperatorio
Analgesia postoperatoria:
Los antiinflamatorios no esteroideos suelen ser suficientes, si es necesario, se puede aumentar con analgésicos que contengan opioides
Siga aquí el enlace a PROSPECT (Procedures Specific Postoperative Pain Management)
Siga aquí el enlace a la directriz actual: Tratamiento de dolores agudos perioperatorios y postraumáticosSeguimiento médico:
La sonda gástrica eventual se retira al final de la operación.
Control de laboratorio con transaminasas y bilirrubina en el primer o segundo día postoperatorio
Retirada de eventuales drenajes en el 2.º o 3.º día postoperatorio.
Si no se utilizó material de sutura reabsorbible, la retirada de suturas se realiza en el 10.º-12.º día postoperatorio.
Si en el examen histológico postoperatorio de la vesícula biliar se detecta un carcinoma, en caso de carcinoma in situ (pTis) o carcinoma de la mucosa (pT1a), la extirpación de la vesícula biliar es suficiente. A partir del estadio pT1b, en un enfoque curativo, se requiere una resección oncológica posterior con linfadenectomía.
Profilaxis de trombosis:
En ausencia de contraindicaciones, debido al riesgo medio de tromboembolia (intervención quirúrgica > 30min de duración), además de medidas físicas, se debe administrar heparina de bajo peso molecular en dosis profiláctica, eventualmente adaptada al peso o al riesgo de disposición, hasta alcanzar la movilización completa.
A tener en cuenta: Función renal, HIT II (Anamnesis, control de plaquetas)
Siga aquí el enlace a la directriz actual: Profilaxis de la tromboembolia venosa (TEV)Movilización: inmediata
Fisioterapia: si es necesario, ejercicios respiratorios para la profilaxis de neumonía
Aumento de la dieta: inmediato
Regulación del tránsito intestinal: si es necesario, laxantes a partir del 2.º día
Incapacidad laboral: 5-12 días