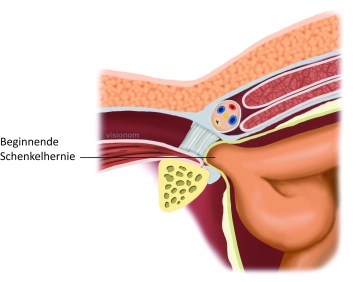
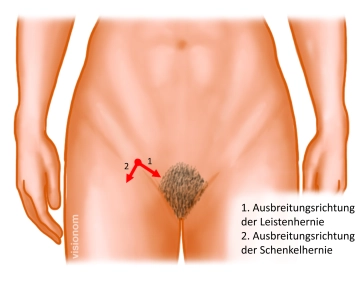
Las hernias femorales se incarceran con mucha más frecuencia que las hernias inguinales. Por lo tanto, en principio se debe indicar el tratamiento quirúrgico. Sin embargo, ningún procedimiento diagnóstico puede distinguir entre hernias inguinales y femorales.
La hernia femoral ocurre con mucha más frecuencia en mujeres que en hombres, por lo que toda hernia inguinal en la mujer debe operarse de manera oportuna.
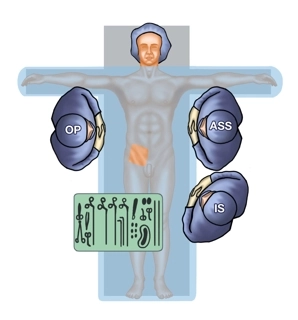
En la hernia femoral, se da preferencia a las técnicas laparoendoscópicas debido a menos dolores postoperatorios y crónicos y a la colocación más sencilla de la malla con cobertura de todas las puertas de hernia potenciales frente a los procedimientos abiertos. Dado que en última instancia en el procedimiento abierto descrito la malla queda en la capa posterior, las operaciones de recidiva se dificultan. La ventaja es la menor invasividad y la posibilidad de realizar la intervención bajo anestesia local.
En hernias femorales/inguinales incarceradas, que se distinguen de las hernias irreponibles por el dolor pronunciado, la aparición aguda y signos de obstrucción intestinal, se debe aprovechar la superioridad diagnóstica de la laparoscopia. Su ventaja es la posibilidad de reposicionar el incarcerado con evaluación de la perfusión orgánica después. En aproximadamente el 90% de los casos, la perfusión orgánica se recupera después de la reposición.
El tratamiento de la hernia femoral puede realizarse inmediatamente o en un momento posterior dependiendo de la situación de infección local. En principio, un cierre con sutura de la femoral también es posible en caso de necesidad de resección intestinal.