Una hernia hiatal se produce por un debilitamiento del diafragma, en el que se desplazan por un hueco entre las dos cruras del diafragma porciones variables del estómago hasta el estómago completo en el peor de los casos con el bazo y porciones intestinales hacia el tórax.
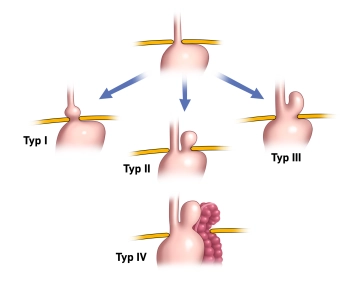
Se distinguen 4 tipos
Tipo I: Hernia axial, es decir, la entrada del estómago se desplaza a lo largo del eje del órgano a través del hiato hacia arriba.
Tipo II: Hernia paraesofágica, es decir, la entrada del estómago permanece por debajo del diafragma y otras porciones del estómago se desplazan junto al esófago a través del hiato hacia el tórax.
Tipo III: Forma mixta de tipo I y II. Existe tanto un desplazamiento axial del esófago y el estómago hacia el tórax como un desplazamiento de porciones del estómago hasta el estómago completo junto al esófago (estómago torácico – „upside-down stomach“).
Tipo IV: Forma más grave, en la que además se desplazan partes del intestino grueso, el bazo con o sin cola del páncreas hacia el tórax.
Las hernias de deslizamiento axial representan hasta el 90% de los casos y se describen inicialmente como variante normal y no per se como enfermedad.
La indicación para la intervención quirúrgica depende del cuadro de síntomas y de la morfología de la hernia.
Mientras que el objetivo de la cirugía antirreflujo es el refuerzo del esfínter esofágico inferior mediante un manguito gástrico para prevenir el reflujo, el objetivo en las hernias hiatales de tipos II-IV es corregir la posición defectuosa del estómago y de otros órganos desplazados hacia el tórax.
Existe una indicación para intervención quirúrgica en:
- Hernia hiatal axial con enfermedad por reflujo refractaria al tratamiento
Observación: Una operación antirreflujo solo debe realizarse cuando existe una necesidad de tratamiento a largo plazo (>1año).
- ERGE complicada („gastroesophageal reflux disease“): esofagitis por reflujo grave (Los Ángeles grado C y D), estenosis péptica
La clasificación de Los Ángeles es el sistema de clasificación más utilizado para la esofagitis por reflujo. La clasificación de Los Ángeles se basa en la observación endoscópica del esófago. Distingue 4 estadios:
- Estadio A: Una o varias lesiones de la mucosa < 0,5 cm. Las lesiones no se extienden más allá de las crestas de dos pliegues mucosos.
- Estadio B: Al menos una lesión > 0,5 cm. Las lesiones no se extienden aún más allá de las crestas de dos pliegues mucosos.
- Estadio C: Las lesiones sobrepasan las crestas de varios (>2) pliegues mucosos. Sin embargo, ocupan menos del 75% del perímetro total del esófago, es decir, aún no hay defectos circulares
- Estadio D: Existen lesiones circulares que ocupan más del 75% del perímetro total del esófago.
- Enfermedad no tratable completamente con medicamentos
Observación: Una respuesta inicial a los IBP con una resistencia creciente habla a favor del éxito de la operación.
- Deseo del paciente, no querer tomar inhibidores de la bomba de protones de por vida.
- Hernia hiatal tipo II a IV
Observación: En las hernias hiatales tipo II a IV, la hernia hiatal por sí sola es una indicación para intervención quirúrgica debido a la posibilidad de complicaciones graves (incarceración).
La operación de la hernia hiatal incluye la reposición del contenido herniado y una hiatoplastia (estrechamiento del hiato esofágico) mediante sutura. Dependiendo de la situación clínica, el procedimiento se complementa con la extirpación del saco herniario, funduplicatura, implantación de malla o gastropexia.
El acceso transabdominal laparoscópico o asistido por robot es hoy en día el método preferido para el tratamiento de la hernia hiatal.
El tratamiento quirúrgico de la enfermedad por reflujo requiere además del tratamiento del hiato una funduplicatura.
Mínimamente invasivo vs. abierto
La superioridad de la funduplicatura laparoscópica sobre la funduplicatura abierta está claramente demostrada en la literatura. También la guía recomienda explícitamente que la técnica laparoscópica se utilice como estándar.
Tipo de manguito
Se discute desde hace mucho tiempo si la funduplicatura parcial posterior según Toupet es superior a la funduplicatura total según Nissen en el tratamiento de la ERGE. Diversos estudios han intentado aclarar la controversia „Toupet vs. Nissen“.
El manguito completo parece estar asociado a una mayor proporción de disfagia postoperatoria y „gas bloating“, la sintomatología de reflujo persistente es más frecuente con un manguito parcial. En resumen, los datos disponibles hablan tendencialmente a favor de una superioridad del manguito de 270° según Toupet para el tratamiento de la enfermedad por reflujo gastroesofágico. Si la función esofágica es normal, el manguito completo de 360° según Nissen sigue siendo una técnica bien documentada.
Aumento con malla
La cuestión de si y en qué casos se debe realizar un aumento con malla de la hiatoplastia es objeto de discusión actual. Según la guía alemana S2k, no se debe realizar de rutina un refuerzo del hiato con material extraño. La situación actual de los datos respecto al refuerzo con malla del hiato no permite una recomendación clara. Por un lado, se han demostrado ventajas del refuerzo con malla en cuanto a la tasa de recidiva de hernia hiatal, por otro lado, el riesgo de una complicación grave como por ejemplo migraciones de malla al esófago con la consiguiente necesidad de resección (p. ej. Op según Merendino) no es despreciable.
En la práctica quirúrgica actual, se recomienda un refuerzo con malla en hernias grandes para reducir la tasa de recidiva. Sin embargo, no hay datos a largo plazo suficientes para hacer una afirmación definitiva a favor o en contra del uso de una malla en el hiato. Si no es posible una aproximación sin tensión de las cruras del diafragma, se recomienda en todo caso un refuerzo con malla.
Tampoco está aclarado en última instancia el tipo de malla. Las mallas sintéticas y biológicas de reabsorción lenta parecen ser ventajosas, las no reabsorbibles deberían evitarse más bien. Si se va a utilizar una malla sintética, los pacientes deben ser informados sobre el peligro de erosión de la malla.
En la fijación de las mallas, en los métodos de fijación afilados debe tenerse en cuenta una penetración demasiado profunda de las estructuras anatómicas adyacentes. Se han descrito lesiones de la estrella venosa hepática, de la aorta o del pericardio.
Disfagia
El problema de la disfagia se ha mejorado en los últimos años gracias a las posibilidades de la dilatación endoscópica. Ya después de 1–2 procedimientos con dilatadores de gran calibre se observan buenos resultados. De hecho, la frecuencia de reintervenciones por disfagia persistente es más bien baja.
Extirpación del saco herniario
Se recomienda una preparación del saco herniario de las estructuras mediastinales y se asocia (no claramente demostrado) con una tasa de recidiva más baja, aunque en hernias grandes no siempre es posible debido al gran peligro de una lesión iatrogénica del esófago o de los vasos gástricos.