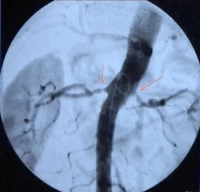
- estenosis de la arteria renal de alto grado (> 70 %) unilateral o bilateral con el objetivo de preservar el órgano (indicación en el ejemplo de película)
- Estenosis de la arteria renal en funcionalidad renal única
- displasia fibromuscular de las arterias renales con estenosis e hipertensión arterial
- hipertensión arterial difícil de controlar en estenosis de la arteria renal
Las estenosis asintomáticas de las arterias renales (incluso bilaterales) no necesitan ser angioplastiadas.
En caso de estenosis unilateral y restricción global de la función renal, el riñón detrás de la estenosis suele haber sido preservado de una presión arterial elevada, mientras que el riñón con arteria normal ha sido dañado por una hipertensión arterial crónica (mecanismo renina-angiotensina). A menudo, la dilatación de la arteria renal de la estenosis unilateral puede llevar a una mejora de la función del riñón postestenótico.
En un diámetro longitudinal renal inferior a 8 cm y/o una proteinuria >1g/día, una revascularización de la arteria renal no promete éxito.
(véase también Guía - S2K Enfermedades de las arterias renales)