1. Complicaciones isquémicas
Isquemia visceral
- debido a la colocación incorrecta del endoinjerto cubriendo el tronco celíaco
- Terapia: extracción abierta del endoinjerto y, según la situación, corrección abierta del PAU
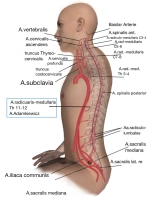
Isquemia espinal y paraplejia («ischemic spinal cord injury» – SCI)
- Causa: reducción del flujo sanguíneo de la médula espinal debido al sobrestent endovacular de arterias relevantes para la médula espinal en combinación con otros factores de riesgo como hipotensión perioperatoria, mayores pérdidas de sangre/anemia; especialmente en intervenciones torácicas/toracoabdominales
Si se produce un compromiso de al menos dos territorios de la perfusión espinal, aumenta la probabilidad de isquemia espinal.
- Clínica: va desde pequeñas restricciones transitorias de la sensibilidad hasta trastornos funcionales de los órganos de continencia hasta la paraplejia completa con postración en cama de por vida y necesidad de cuidados
- Terapia: Aumento de la presión de perfusión espinal, p. ej., elevación medicamentosa de la presión arterial media y colocación de un drenaje de líquido cefalorraquídeo para reducir la contrapresión de la perfusión arterial en los espacios de líquido cefalorraquídeo
Profilaxis:
- Evitar fases hipotensivas intra y postoperatorias, así como después del cierre de arterias segmentarias mantener una presión arterial media de 80–90 mm Hg durante al menos 48 h
- Colocación de un drenaje espinal profiláctico si al menos dos territorios de la irrigación espinal (véase arriba) están afectados y no pueden reabrirse mediante medidas revascularizantes
- saturación venosa central suficiente (ScvO2) de ≥70 % perioperatoriamente, así como intraoperatoriamente una presión venosa central (PVC) de ≤10 mm Hg, valor de hemoglobina ≥ 8 mg/dl o mantener la pérdida de sangre intraoperatoria lo más baja posible, Cell-Saver
- extubación postop. rápida para poder evaluar el estado neurológico, controles de evolución
Isquemia de extremidades
- embolias periféricas (< 2 %) → corrección mediante combinación de trombolisis, aspiración por catéter, angioplastia/stent así como maniobra de Fogarty
2. Complicaciones sistémicas
- complicaciones cardiopulmonares y cerebrovasculares así como nefrotoxicidad inducida por medio de contraste
- síndrome coronario agudo, infarto de miocardio, neumonía, eventos cerebrovasculares, insuficiencia renal → terapia adecuada, interdisciplinaria
- evaluación preoperatoria: estado cardíaco, función pulmonar, valores de retención
3. Síndrome postimplantación
- Incidencia: 13 – 60 %
- Causa: respuesta inmune inflamatoria con liberación de citocinas por activación endotelial por el material del endoinjerto
- Clínica: síntomas agudos transitorios similares a la gripe, fiebre
- Laboratorio: aumento de proteína C reactiva (PCR), interleucina 6 y TNF-α durante la primera semana después de la implantación; típicamente sin leucocitosis y sin detección de gérmenes
- Terapia: sintomática (medidas antipiréticas, los antibióticos no están indicados)
4. Pseudoaneurismas de los vasos de acceso
- en el sitio de punción después del procedimiento percutáneo más frecuente que después de la exposición quirúrgica del vaso de acceso
- Incidencia de pseudoaneurismas que requieren tratamiento: 3 - 6 %
- Terapia: inyección de trombina guiada por ultrasonido en el aneurisma, en su caso saneamiento quirúrgico, esp. en aneurismas > 1,5 cm
5. Migración de la endoprótesis
- Desplazamiento de la endoprótesis más de 5–10 mm de la posición original, por regla general hacia caudal
- Incidencia: 1 – 10 % (control de 1 año después de TEVAR)
- Causa principal de las reintervenciones en fugas tipo I (véase abajo)
7. Fatiga del material
- Causa: fracturas de las varillas del stent, roturas en el material del endoinjerto, aflojamiento de suturas de prolene que fijan el material del endoinjerto a las varillas del stent
- Consecuencia: fugas tipo I o tipo III (véase abajo)
8. Infección del endoinjerto
- Incidencia después de TEVAR: 0,4 – 3 %
- Letalidad 20 – 50 %!
- Factores de riesgo: edad, diabetes, adiposidad, malnutrición, gangrena/úlcera, duración de la hospitalización preop., duración de la op., acceso inguinal, pérdida de sangre, reintervenciones, linfoceles, hematomas, seromas, trastornos de cicatrización de heridas, infecciones de heridas
- clínica variable: hallazgos relativamente leves (aumento de parámetros de inflamación), infecciones febriles hasta evoluciones dramáticas con hemorragia activa/perforación, erosiones de órganos vecinos con formación de fístulas
- Terapia: inmediatamente después del diagnóstico antibióticos de amplio espectro; ausencia de detección de gérmenes en hemocultivo → vancomicina + preparado contra patógenos gramnegativos (p. ej., ceftriaxona, fluorquinolona o piperacilina-tazobactam), de lo contrario según resistograma; en persistencia o recidiva de la infección después/o a pesar de antibióticos → explantación quirúrgica abierta de la prótesis
9. Fugas endovasculares
- Definición: flujo sanguíneo persistente en el saco aneurismático después de la colocación completa del endoinjerto
- Clasificación en el ejemplo de aneurismas de aorta abdominal:
- Las fugas tipo I y tipo III están asociadas con un mayor riesgo de rotura del aneurisma → se recomienda intervención oportuna
- Diagnóstico: TC, RM, ecografía dúplex codificada por color asistida por medio de contraste
- Terapia: