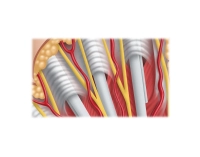
Los músculos flexores largos de los dedos se originan en el epicóndilo ulnar del húmero. En cada dedo se insertan dos tendones. El tendón flexor superficial se divide en dos bridas y termina en la base de la falange media, el tendón flexor profundo pasa a través del superficial dividido y se inserta en la base palmar de la falange distal.
Los tendones flexores están envueltos en vainas tendinosas en la palma de la mano y en los dedos. Estas permiten un deslizamiento sin fricción con alta amplitud y aseguran una posición constante cerca del hueso de los tendones flexores, incluso durante el movimiento de los dedos. En las vainas tendinosas están integradas bandas anulares de refuerzo.
Radial y ulnar a la vaina tendinosa flexora discurre el haz vascular/nervioso digital. A la altura de la palma distal, los nervios se encuentran en el plano transverso palmar, las arterias dorsal. Se encuentran de 2 a 5 mm laterales a la vaina tendinosa flexora y, por lo tanto, están en riesgo de lesión durante intervenciones quirúrgicas.
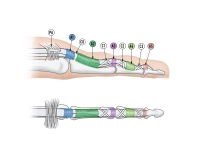
El sistema de bandas anulares consiste en una envoltura revestida de sinovia alrededor de los tendones flexores, que se extiende aproximadamente desde el cuello del hueso metacarpiano hasta la articulación distal. La envoltura se rigidiza mediante refuerzos de tejido conectivo (estrato fibroso), que se encuentran a diferentes distancias a lo largo de toda la longitud.
Estas estructuras están orientadas de manera transversal o oblicua. Habitualmente, los refuerzos transversales se denominan "ligamentos anulares" (Lig. anulare) y los que discurren oblicuamente como "ligamentos cruciformes" (Lig. cruciforme), independientemente de si los refuerzos oblicuos son realmente cruciformes (en forma de x) o consisten solo en fibras oblicuas en una sola orientación.
Numerosos estudios anatómicos han confirmado que en la placa palmar de las articulaciones individuales de los dedos siempre hay una banda anular presente. Estructuras de bandas anulares también se encuentran regularmente en los tallos de las falanges proximal y media. Estas se denominan de proximal a distal con A-1, A-2, A-3, A-4 y A-5. Las bandas cruciformes también están numeradas, de proximal a distal con C-1, C-2 y C-3. C-1 y C-3 se encuentran distales a las bandas A-2 y A-4 respectivamente y están fijadas proximalmente en la falange y distalmente en la placa palmar. Las bandas cruciformes proximales a las bandas anulares A-2 y A-4 se encuentran con menos regularidad. Una brecha clara entre las bandas anulares A-1 y A-2 se encuentra según el estudio citado en el 40 al 90 % y a veces se denomina en la literatura como C-0. La banda cruciforme C-3 ocurre con más regularidad que C-0, pero varía en su forma.
La banda anular A-2 es la banda más larga y constituye aproximadamente el 40 % de la longitud de la falange proximal.
La banda anular A-1 mide en promedio aproximadamente 6 mm (4-8 mm) y corresponde así a aproximadamente el 20 % de la longitud de la falange proximal.
La función de las bandas anulares consiste en la guía estrecha de los tendones flexores al esqueleto óseo, para garantizar así una transmisión óptima de la fuerza y la movilidad de los dedos. En esto, la banda anular A-2 juega el papel biomecánico más importante como la más larga. Las bandas cruciformes previenen el colapso y permiten la expansión de la vaina tendinosa durante los movimientos digitales. Facilitan la aproximación de las bandas anulares durante la flexión máxima.
Este sistema de movimiento finamente ajustado se ve masivamente perturbado en una tenosinovitis estenosante, el llamado dedo en resorte. Una formación de nódulo en los tendones flexores directamente proximal a la entrada de la vaina tendinosa conduce a la irritación mecánica de la banda anular A1 con estenosis consecutiva. La capacidad de deslizamiento de los tendones flexores se ve alterada, se produce un fenómeno de resorte.
El enfoque terapéutico primario es conservador e incluye la infiltración local de cortisona en el área de la banda anular A-1. Esto conduce especialmente al inicio de la enfermedad a buenos resultados, el nódulo tendinoso se hace más pequeño y el tendón discurre nuevamente sin perturbaciones en el canal tendinoso. Sin embargo, si ya se ha desarrollado una estrechez mecánica, la terapia con cortisona es solo de corta duración. Es necesario una apertura quirúrgica de la estrechez, la división de la banda anular A-1, para eliminar la incarceración.