Hernias de la pared abdominal
Las hernias primarias (hernias umbilicales, hernias epigástricas) y secundarias (hernias incisionales) de la pared abdominal se encuentran entre las indicaciones quirúrgicas más frecuentes en cirugía general y visceral. En el año 2018, en Alemania se trataron de forma hospitalaria 60.566 hernias umbilicales, 49.387 hernias incisionales y 10.695 hernias epigástricas [1]. A pesar de la frecuencia de estas intervenciones, la base de datos basada en evidencia para decisiones terapéuticas específicas en las guías se considera insuficiente [2, 3, 4, 5, 6].
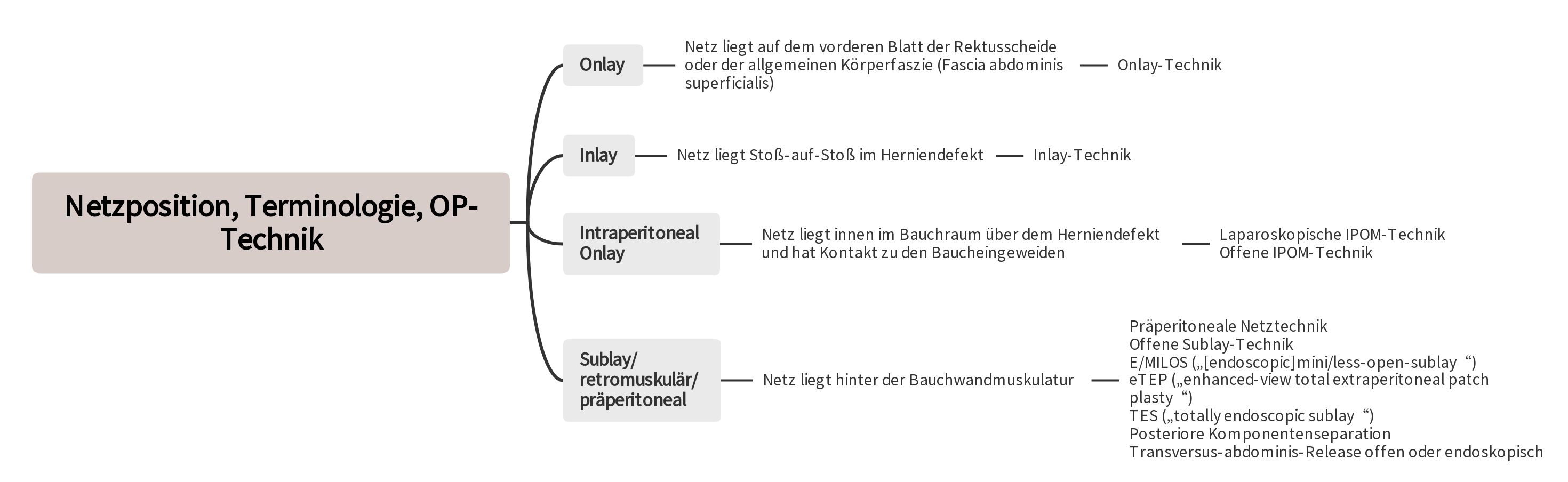
El uso de técnicas con malla representa el estándar en el tratamiento de las hernias de la pared abdominal [2, 3, 4, 5, 6]. En particular, se considera preferida la colocación retromuscular de la malla detrás de la musculatura de la pared abdominal y fuera de la cavidad abdominal [2, 3, 4, 5, 6].
Para reducir la alta tasa de complicaciones en las heridas en las operaciones abiertas y evitar los riesgos potenciales del contacto de la malla con las vísceras abdominales en la técnica IPOM, se han desarrollado diversas técnicas innovadoras [3, 4, 6]. Estos nuevos enfoques se caracterizan por la colocación de la malla a través de pequeñas incisiones o endoscópicamente en la capa sublay /retromuscular/preperitoneal.
Clasificación de las hernias de la pared abdominal
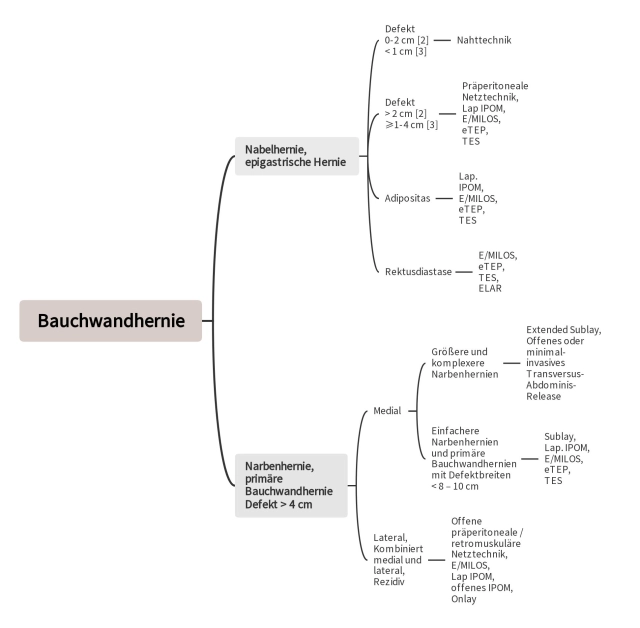
La European Hernia Society ha desarrollado una clasificación para hernias primarias y secundarias de la pared abdominal [7]. En relación con su diámetro de defecto, las hernias primarias de la pared abdominal como las hernias umbilicales y epigástricas se clasifican en pequeñas (< 2 cm), medianas (≥ 2–4 cm) y grandes (> 4 cm). Sin embargo, esta clasificación simple es problemática en las hernias primarias de la pared abdominal en la línea media, especialmente en presencia simultánea de una diástasis de rectos. En estas situaciones, es aconsejable determinar y considerar el ancho y la longitud de la diástasis de rectos [8].
La clasificación de las hernias secundarias de la pared abdominal (hernias incisionales) se orienta inicialmente en la localización medial y lateral del defecto en la pared abdominal. [7]). La localización del defecto de las hernias incisionales mediales se delimita con mayor precisión con las indicaciones subxifoidea, epigástrica, umbilical, infraumbilical y suprapúbica. En los defectos laterales se distingue entre subcostal, lateral, ilíaco y lumbar. Dado que el ancho del defecto tiene un influencia desfavorable en el resultado postoperatorio en el tratamiento de las hernias incisionales, se considera especialmente en la clasificación. Según el ancho del defecto, las hernias incisionales varían en W1 (< 4 cm), W2 (≥ 4–10 cm) y W3 (> 10 cm) [7]. Si existen múltiples defectos herniarios (hernia en “queso suizo”), estos se resumen en la medición de la longitud y el ancho del defecto. Debido a peores resultados, las hernias incisionales recidivantes, que representan aproximadamente el 25 % del total de hernias incisionales, se clasifican por separado [7, 9, 10].
Diagnóstico
En el diagnóstico de las hernias de la pared abdominal, además de los exámenes clínicos, se utilizan ecografía, resonancia magnética (RM) y tomografía computarizada (TC) [11]. Una revisión sistemática sobre el diagnóstico de hernias incisionales llega a la conclusión de que la prevalencia de la hernia incisional aumenta cuando se aplican otros métodos diagnósticos en comparación con el examen puramente clínico [13]. Si se comparan los diferentes métodos diagnósticos, el examen por TC proporciona los resultados más fiables [11].
Las hernias de la pared abdominal se consideran hernias complejas con anchos de defecto de más de 10 cm [12]. En estos pacientes, se exige cada vez más un examen preoperatorio por TC o RM para la planificación de la táctica operatoria y la evaluación de riesgos, ya que generalmente se requiere una separación de componentes, sobre cuya mayor tasa de complicaciones se debe informar a los pacientes preoperatoriamente [13, 15]. Un examen por TC o RM también proporciona indicios sobre el estado de la musculatura de la pared abdominal, lo que es decisivo para la planificación del procedimiento de reconstrucción adecuado [13].
Enfoque adaptado
Para la terapia de hernias de la pared abdominal a partir de un tamaño de defecto de ≥ 2 cm se recomienda una técnica con malla [2]. Las directrices de la European Hernia Society y de la American Hernia Society indican que el uso de una malla en hernias epigástricas y umbilicales ya está indicado con un diámetro de ≥ 1 cm [3]. Un procedimiento de sutura solo debe aplicarse en defectos de < 1 cm [3].
Debido a las recomendaciones diferentes, existe un margen de discreción en defectos de 1 a 2 cm. En hernias primarias de la pared abdominal, al menos a partir de un diámetro de defecto de más de 2 cm, debe aplicarse un procedimiento con malla [2, 3]. Una técnica con malla preperitoneal se recomienda en las guías de la American Hernia Society y de la European Hernia Society para defectos hasta 4 cm, aunque también existe la posibilidad de tratar el defecto mediante las técnicas sublay mínimamente invasivas E/MILOS, eTEP o TES.
Las recomendaciones mencionadas se aplican principalmente a pacientes sin obesidad (índice de masa corporal [IMC] < 30 kg/m²) y/o diástasis de rectos, así como defectos hasta 4 cm de diámetro. Estudios actuales muestran que en la obesidad, el IPOM laparoscópico en comparación con los procedimientos abiertos en hernias de la pared abdominal presenta una tasa de complicaciones en las heridas más baja [5, 6]. Por lo tanto, en la obesidad deben aplicarse preferentemente técnicas mínimamente invasivas [5, 6]. A las nuevas técnicas como E/MILOS, eTEP y TES se les puede dar prioridad para evitar los riesgos de la colocación intraabdominal de la malla, aunque todavía no hay estudios comparativos.
En una hernia primaria de la pared abdominal con diástasis de rectos simultánea, la técnica con malla preperitoneal y el IPOM laparoscópico no son suficientes [4, 5, 6]. Aquí se ofrecen las nuevas técnicas mínimamente invasivas, en las que la malla se coloca en la capa sublay [4, 5, 6]. Alternativamente, se pueden utilizar las porciones mediales de las dos hojas anteriores de las vainas de los rectos para reconstruir anatómicamente la línea alba y cerrar el defecto. En la reconstrucción de la línea alba asistida endoscópicamente (ELAR), la malla se utiliza exclusivamente para la augmentación [14].
En defectos > 4 cm se debe proceder como en las hernias incisionales. Después de incisiones laterales, combinadas laterales y mediales, así como después de reparaciones previas de hernias incisionales con mallas, las técnicas sublay suelen no ser posibles debido a los cambios cicatriciales significativos de la capa extraperitoneal/retromuscular.
Posibles marcadores de riesgo para resultados desfavorables
Un análisis muestra que las técnicas de sutura en hernias umbilicales con un diámetro de menos de 2 cm en comparación con las técnicas con malla presentan una tasa de recidiva claramente más alta [15]. También el sexo femenino está asociado con un mayor riesgo de recidiva [15]. Las técnicas de sutura presentan, sin embargo, menos complicaciones postoperatorias. Aunque el IPOM laparoscópico presenta un menor riesgo de complicaciones postoperatorias en hernias umbilicales pequeñas (< 2 cm), las complicaciones intraoperatorias, las recidivas, los dolores crónicos y las complicaciones generales son más frecuentes [15].
En la hernia umbilical con anchos de defecto mayores y en intervenciones abiertas, se debe contar con más complicaciones postoperatorias, reoperaciones por complicaciones y complicaciones generales [16]. El riesgo de dolores en reposo y dependientes de la carga, así como dolores crónicos que requieren terapia en el seguimiento de 1 año, está aumentado en mujeres y en dolores preoperatorios existentes [16, 17]. Un ancho de defecto aumentado, un IMC elevado y una localización lateral del defecto conducen a significativamente más recidivas [16].
Aspectos técnicos
1. Técnicas operatorias en hernias primarias de la pared abdominal
1.1 Técnica de sutura
Para la realización de la técnica de sutura en hernias umbilicales y epigástricas con defectos de menos de un centímetro, no se recomienda material de sutura de reabsorción rápida. Sin embargo, en la literatura especializada solo hay evidencia limitada para material de reabsorción lenta y no reabsorbible [3]. Se pueden aplicar tanto una técnica de sutura continua como de puntos individuales. El cierre del defecto debe realizarse borde a borde.
1.2 Técnica con malla preperitoneal
De acuerdo con las directrices de la European Hernia Society y de la American Hernia Society, en hernias umbilicales y epigástricas con defectos de ≥ 1–4 cm sin diástasis de rectos, se recomienda la técnica con malla preperitoneal [3]. En este caso, se debe evitar una ampliación del defecto para facilitar la colocación de la malla. Para prevenir un contacto directo de las vísceras abdominales con la malla, se utilizan partes del saco herniario para cerrar la brecha peritoneal. La malla no reabsorbible (generalmente redonda) debe solapar el defecto en todos los lados por 3 cm, correspondientemente, el peritoneo debe disecarse de la pared abdominal en todos los lados alrededor del defecto. La fijación de la malla se realiza mediante suturas no reabsorbibles. Luego, el defecto fascial se cierra sobre la malla con suturas de reabsorción lenta o no reabsorbibles.
2. Técnicas operatorias en hernias primarias y secundarias de la pared abdominal
2.1 Técnica laparoscópica de malla onlay intraperitoneal
Según las directrices de la European Hernia Society y de la American Hernia Society, la técnica IPOM laparoscópica se recomienda para hernias primarias de la pared abdominal mayores y en pacientes con un riesgo aumentado de complicaciones en las heridas [3]. Esto concierne especialmente a pacientes con obesidad (índice de masa corporal ≥ 30 kg/m²) y pacientes con un tamaño de defecto de más de 4 cm [3]. En hernias incisionales, el defecto debe tener un tamaño de no más de 8-10 cm [5, 6]. En la aplicación de la técnica IPOM laparoscópica, siempre se debe aspirar a un cierre del defecto [3, 5, 6]. De esta manera, se reduce la tasa de seromas, se evita un abultamiento residual de la pared abdominal y se minimizan las recidivas [3, 5, 6]. La malla debe solapar el defecto en todos los lados al menos 5 cm [3, 5, 6]. La fijación de la malla se realiza mediante grapas y suturas [3, 5, 6].
2.2 Técnicas sublay mínimamente invasivas E/MILOS, eTEP y TES
Las técnicas sublay mínimamente invasivas ofrecen en hernias primarias de la pared abdominal una alternativa a la técnica con malla preperitoneal y al IPOM laparoscópico, especialmente en combinación con obesidad y/o diástasis de rectos. En hernias incisionales, representan una alternativa a la operación sublay abierta y al IPOM laparoscópico, cuando existen defectos de 8-10 cm.
2.2.1 E/MILOS ([endoscópica]mini/less open sublay)
La operación E/MILOS es un procedimiento híbrido mínimamente invasivo que permite la colocación de grandes mallas de plástico en la pared abdominal medial y lateral. La operación comienza en una técnica miniabierta con incisiones de hasta 5 cm ("mini-open"), eventualmente 6-12 cm ("less open") [18, 19]. La preparación se realiza entonces transherniaria ya sea con instrumentos laparoscópicos iluminados bajo visión directa o con endoscopia sin gas. Después de la colocación de un monopuerto o de un trocar óptico bloqueable herméticamente al gas, la operación MILOS puede realizarse endoscópicamente [18, 19].
Después de la preparación clásica del saco herniario y de los bordes fasciales, se abre el saco herniario, se identifica el contenido, se repone o se reseca. Las adherencias intraabdominales pueden liberarse a través del defecto herniario ya sea abiertas o laparoscópicamente. Después de la eventual resección de porciones sobrantes del saco herniario, se cierra el peritoneo y se realiza la preparación roma estrictamente extraperitoneal de la capa retromuscular. En la preparación completa del compartimento medial, se pueden colocar mallas de plástico estándar hasta un tamaño máximo de aprox. 40 × 20 cm planas sobre el lecho de la malla. Debido al solapamiento del defecto de la malla de al menos 5 cm, generalmente se puede prescindir de una fijación [4]. En la operación MILOS también es posible una separación de componentes posterior. Las hernias gigantes con “loss of domain” no son adecuadas para la técnica MILOS.
2.2.2 eTEP (“extended totally extraperitoneal”)
La técnica eTEP se basa en las experiencias con la plastia de parche totalmente extraperitoneal (TEP) en el tratamiento de hernias inguinales [20]. En hernias en y por encima del ombligo, el primer acceso se elige en el área de la vaina del recto derecho algunos centímetros por debajo del ombligo [20]. Después de la exposición de la hoja anterior de la vaina del recto derecho, esta se abre, el músculo recto se lateraliza, posteriormente se introduce un trocar de balón extraperitoneal y aquí se dilata un espacio correspondiente. Después de la introducción de un trocar óptico hermético al gas e insuflación de gas CO2, se pueden colocar entonces bajo visión dos trocares de trabajo por encima de la sínfisis. A continuación, se produce un cambio en la dirección de trabajo, en el que ambas hojas posteriores de las vainas de los rectos se separan en el borde medial, con lo que ambos espacios retrorectales se conectan entre sí [20].
En el área del ombligo o proximal a él, se encuentra el saco herniario. Este se abre en el borde, el contenido se repone o se reseca. Luego, las dos hojas posteriores de las vainas de los rectos se separan por encima de la brecha herniaria medialmente hasta el xifoides. Mediante el cierre con sutura del defecto en el área de la hernia, surge el mismo espacio retrorectal que en la operación E/MILOS. Sobre el lecho de la malla compuesto por las hojas posteriores de las vainas de los rectos, el peritoneo y la fascia transversalis, se puede colocar entonces una malla suficientemente grande [20]. Respecto a la técnica eTEP, existen diversas modificaciones en cuanto a los accesos o posicionamiento de los trocares [21].
2.2.3 TES (Técnica sublay totalmente endoscópica)
La técnica TES se diferencia del método eTEP solo en que el espacio extraperitoneal no se crea a través de un trocar óptico en la vaina del recto derecho por debajo del ombligo, sino a través de un trocar óptico directamente por encima de la sínfisis y mediante la creación del espacio extraperitoneal con preparación roma. Tan pronto como se abre el espacio extraperitoneal, se pueden introducir bajo visión dos trocares de trabajo [22]. Los pasos adicionales de preparación e introducción de la malla se realizan entonces de acuerdo con el método eTEP [22].
3. ELAR (Reconstrucción de la línea alba asistida endoscópicamente)
Especialmente en mujeres jóvenes y delgadas después de partos, la reconstrucción de la línea alba asistida endoscópicamente puede considerarse como alternativa terapéutica para el tratamiento de hernias primarias de la pared abdominal con diástasis de rectos existente simultáneamente [4, 8, 14, 23].
En este método, se realiza una incisión cutánea en forma de arco con circuncisión izquierda del ombligo, que se continúa hasta 2 cm proximal en la línea media. Similar a la operación E/MILOS para la reparación de hernias umbilicales y epigástricas sintomáticas, se realiza entonces el tratamiento clásico del saco herniario. Después de disecar el ombligo de la fascia de la pared abdominal, se prepara libre la parte medial de las dos hojas anteriores de la vaina del recto en el área de la diástasis de rectos. La preparación se realiza proximal y distal desde el ombligo hasta que la distancia entre los dos músculos rectos sea solo de 2 cm, lo que según los hallazgos puede ser necesario hasta el xifoides y hasta muy por debajo del ombligo. La preparación más allá de la incisión cutánea requiere el uso de una cámara videoendoscópica con fuente de luz.
A continuación, se incide la hoja anterior de las vainas de los rectos aproximadamente 1-2 cm del borde medial y las dos porciones mediales de las hojas anteriores de las vainas de los rectos se adaptan en la línea media con una sutura continua no reabsorbible. De esta manera, surge una nueva línea alba, los defectos se cierran y la musculatura recta migra de vuelta a la línea media. Para la reconstrucción anatómica completa, se cose una malla como reemplazo de la hoja anterior de las vainas de los rectos en el defecto. Este método se considera la técnica más simple de separación de componentes y también se realiza sin refuerzo adicional con malla como "liberación miofascial" en cirugía plástica [14, 23].
4. Técnicas operatorias en hernias secundarias de la pared abdominal
Hasta ahora, el IPOM laparoscópico y la técnica sublay en una hernia incisional simple con un ancho de defecto de < 8–10 cm eran las técnicas operatorias habituales [5,6]. El IPOM laparoscópico se reemplaza cada vez más por técnicas sublay mínimamente invasivas debido a los posibles peligros de una colocación intraabdominal de la malla [24]. Esto llevó al surgimiento del “enfoque retromuscular adaptado”, lo que significa que las diferentes técnicas retromusculares (E/MILOS, eTEP y TES, sublay, separación de componentes posterior/liberación del transverso abdominal dependiendo del ancho del defecto y las características individuales del paciente se utilizan.
Las técnicas básicas de E/MILOS, eTEP, TES e IPOM laparoscópico ya se presentaron en las hernias primarias de la pared abdominal. Que las hernias incisionales puedan tratarse eficientemente mediante la técnica E/MILOS, ya se ha demostrado en comparación con la operación sublay abierta y el IPOM laparoscópico [19].
4.1 Técnica sublay abierta
La técnica sublay describe una posición retromuscular preperitoneal de la malla, que en el caso ideal incluye una reconstrucción de la línea media con cierre de la fascia sobre la malla. Sobre la hoja posterior de la vaina del recto y la fascia transversalis, la malla se implanta bajo el M. rectus abdominis [24]. Un buen soporte de la malla con irrigación suficiente y un menor riesgo de infección son las razones de las ventajas de esta técnica. La presión intraabdominal recae en este procedimiento operatorio sobre la malla como componente más fuerte del cierre y apoya su fijación. De esta manera, se puede lograr una baja tasa de recidiva [25, 26].
4.2 Separación de componentes posterior/Liberación del transverso abdominal
Los primeros pasos de la liberación del transverso abdominal se asemejan a la técnica sublay. Por lo tanto, la operación sublay puede extenderse intraoperatoriamente a la liberación del transverso abdominal, si en defectos mayores la separación de las hojas posteriores de las vainas de los rectos no es suficiente para un cierre del defecto por falta de un lecho de malla suficientemente grande. Las consideraciones terapéuticas diferenciales deben considerar en hernias incisionales en la línea media con un ancho de defecto de ≥ 10 cm la liberación del transverso abdominal. Una tomografía computarizada preoperatoria es muy útil en este caso.
Con la separación de las dos hojas posteriores de la vaina del recto desde el xifoides hasta abajo hasta la línea arqueada, se termina la parte sublay de la liberación del transverso abdominal. El espacio entre xifoides y “triángulo graso” está abierto cranealmente y el espacio preperitoneal entre músculos rectos y fascia transversalis/peritoneo o sínfisis y vejiga accesible caudalmente. De esta manera, está disponible un lecho de malla extraperitoneal, sobre el que se pueden introducir mallas de 30 x 30 cm y mayores.
Según las primeras publicaciones, también es posible aplicar la técnica abierta de liberación del transverso abdominal como complemento a la eTEP, E/MILOS o asistida por robot [3, 27].
4.3 IPOM abierto
Una colocación extraperitoneal o retromuscular de la malla en hernias incisionales después de incisiones transversales, laterales y combinadas medial-laterales, así como en recidivas debido a cicatrizaciones pronunciadas, suele no ser posible [27]. En estos casos, la técnica IPOM abierta es la única opción terapéutica [27]. En comparación con la técnica sublay, la técnica IPOM abierta conduce en el seguimiento de 1 año a más dolores crónicos [28]. En la literatura, hay una diferencia considerable en las tasas de complicaciones postoperatorias y de recidiva para el IPOM abierto. Un amplio solapamiento de la malla, la evitación de la preparación en la pared abdominal y un cierre del defecto son necesarios para lograr mejores resultados con el IPOM abierto [27]. También es posible utilizar partes del saco herniario como cierre del defecto [27].
4.4 Onlay abierto
Un estudio mostró que la técnica onlay en comparación con la técnica sublay presenta una tasa comparativamente alta de complicaciones postoperatorias [29]. Un análisis del registro Herniamed mostró que no había diferencias esenciales en los resultados en hernias incisionales pequeñas y laterales entre técnicas sublay y onlay [30].
Un solapamiento suficiente de la malla (al menos 5 cm) y un cierre del defecto conducen también en el onlay abierto a resultados más favorables. También es posible utilizar un saco herniario duplicado para el cierre del defecto. Postoperatoriamente, se deben utilizar un drenaje y eventualmente también fajas abdominales, ya que los seromas ocurren con mayor frecuencia en un onlay abierto [29].
Cirugía asistida por robot de hernias ventrales de la pared abdominal
El desarrollo de procedimientos retromusculares asistidos por robot ha permitido avances significativos en la cirugía de hernias ventrales de la pared abdominal. Con la disponibilidad de robots, las intervenciones con colocación retromuscular de malla ahora también pueden realizarse completamente de forma mínimamente invasiva.
En el año 2018, Muysoms et al. y Belyansky et al. describieron modificaciones robóticas de procedimientos operatorios mínimamente invasivos con refuerzo retromuscular de malla para un tratamiento completamente mínimamente invasivo de hernias de la pared abdominal [31, 32]. Mientras que Muysoms describió una reparación transabdominal asistida por robot de hernias umbilicales con técnica retromuscular (plastia de parche umbilical retromuscular transabdominal robótica, r-TARUP), Belyansky favoreció un acceso extraperitoneal para una "plastia totalmente extraperitoneal de vista mejorada" robótica (“enhanced view totally extraperitoneal plasty, r-eTEP). Con la ayuda de la robótica, también es posible mínimamente invasivamente la liberación del transverso abdominal establecida en la cirugía abierta [33].
Hasta ahora, solo hay estudios controlados aleatorizados completados con seguimiento a largo plazo sobre la posicionamiento de malla IPOM robótica. En un estudio multicéntrico de Dhanani et al., se randomizaron 124 pacientes, de los cuales 101 completaron el seguimiento de 2 años [34]. Mientras que en la primera publicación no se encontraron diferencias significativas en el curso perioperatorio, en el análisis de los resultados de 2 años se mostraron primeras ventajas de la técnica robótica con una tasa de recidiva más baja y una tasa de reoperaciones significativamente menor [34, 35]. Para procedimientos retromusculares, actualmente solo hay revisiones sistemáticas y metaanálisis sobre el curso perioperatorio, faltan investigaciones con un seguimiento más largo.
En el año 2021, Bracale et al. publicaron un metaanálisis que incluyó estudios publicados hasta septiembre de 2020 y compararon la liberación del transverso abdominal abierta y robótica [36]. En esta revisión sistemática, se mostró en el grupo robótico una tasa de complicaciones total claramente más baja, una estancia hospitalaria significativamente más corta y una duración operatoria significativamente más larga. No se encontró una diferencia estadísticamente significativa en la tasa de infecciones de heridas.
En el año 2022, Dewulf et al. publicaron un estudio observacional de casos de dos centros europeos de hernias, en el que se compararon los resultados postoperatorios tempranos de un total de 90 operaciones de liberación del transverso abdominal robóticas y 79 abiertas [37]. Se determinó que la duración de la estancia hospitalaria postoperatoria en el grupo robótico fue significativamente más corta (3,4 vs. 6,9 días). En el grupo abierto, ocurrieron complicaciones graves (20,3 % vs. 7,8 %) y complicaciones en las heridas significativamente más frecuentes (12,7 % vs. 3,3 %).