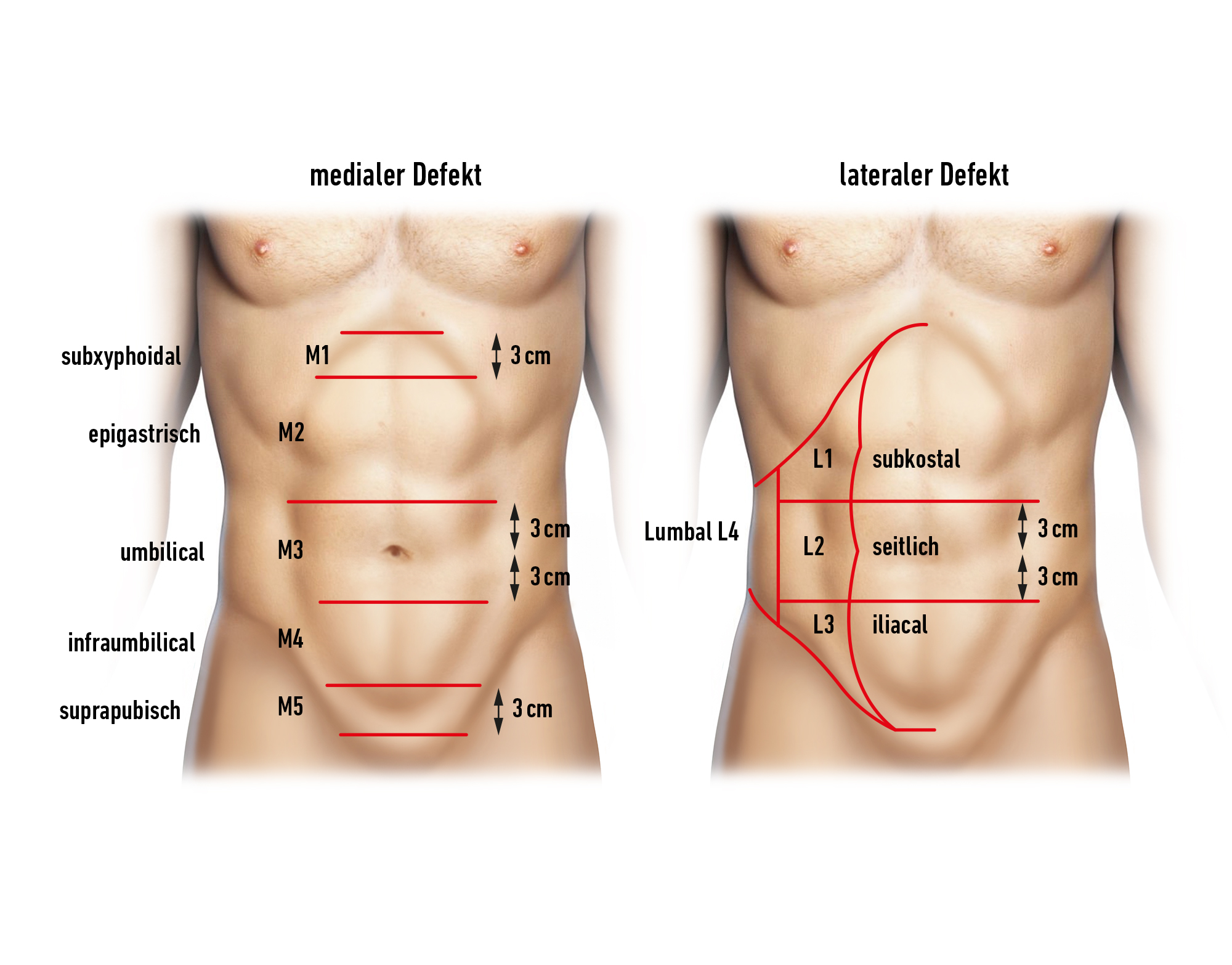
Según las directrices de la EHS y AHS, se recomienda la técnica laparoscópica IPOM para hernias de pared abdominal primarias y secundarias más grandes y en pacientes con un riesgo aumentado de complicaciones en la herida. Esto afecta especialmente a pacientes con obesidad (IMC >_ 30) y pacientes con un tamaño de defecto superior a 4 cm. Sin embargo, el defecto no debería exceder un tamaño de 8 - 10 cm.
La implantación intraperitoneal laparoscópica de malla representa actualmente a nivel mundial la técnica endoscópica mínimamente invasiva más frecuente para el tratamiento de hernias abdominales. En Alemania, sin embargo, se observa un descenso de este método por miedo a la adhesiogenicidad con formación de fístulas protointestinales a pesar de mallas mejoradas en cuanto a su recubrimiento. Otros motivos son una tasa aumentada de dolores postoperatorios agudos y crónicos presumiblemente debido a la fijación de la malla en la pared abdominal interna. Además, el método es costoso debido al considerable gasto de material. No obstante, se trata de una importante técnica alternativa.
Hernias secundarias de pared abdominal
La hernia incisional es la complicación más frecuente después de la laparotomía con una prevalencia entre 3 y 40 % independientemente de qué cierre de la pared abdominal se elija.
Factores de riesgo para el desarrollo de hernias incisionales:
IMC >_ 25, sexo masculino, incisión recidivante, enfermedad maligna, contaminación de la herida, OP abierta, EPOC, anamnesis familiar positiva.
Al indicar, la intervención previa debería remontarse al menos 6 meses.
Cierre de la puerta herniaria:
Hay trabajos que recomiendan un cierre adicional de la puerta herniaria en el IPOM para reducir la tasa de recidivas, formaciones de seroma y pseudorrecidivas. En ello, para un defecto pequeño (< 3 cm) se aplica un cierre directo del defecto y para defectos mayores un llamado LIRA (aponeuroplastia rectal intracorporal) con un hilo sin nudos. En un estudio actual (Pizza F et al 2023) no se pudo confirmar la superioridad de un cierre de la puerta herniaria .