La reparación de la hernia inguinal representa la operación más frecuente de la cirugía visceral y general. El riesgo de por vida para el hombre es del 27% (mujeres 3%).
La incidencia aumenta con la edad, los pacientes con anamnesis familiar positiva están afectados con mucha más frecuencia.
Los factores de riesgo son:
- COPD
- Abuso de nicotina
- IMC reducido
- Enfermedades del colágeno
Las hernias inguinales indirectas ocurren el doble de frecuentemente que las directas. Las hernias femorales representan solo el 5% de las hernias inguinales. Las hernias del lado derecho son más frecuentes que las del lado izquierdo.
Clasificación EHS de las hernias inguinales
Clasificación | Tamaño | M = Medial | L = Lateral | F = Femoral | C = Combinado |
I | < 1,5 cm |
|
|
|
|
II | ≥ 1,5 - 3 cm |
|
|
|
|
III | ≥ 3 cm |
|
|
|
|
Recidiva | R* 0-x |
|
|
|
|
No existe una recomendación general para la terapia quirúrgica en la hernia inguinal discretamente sintomática o asintomática, no progresiva del hombre. Dado que la mayoría de los pacientes desarrollan síntomas en el curso, se recomienda discutir la indicación quirúrgica así como el momento con el paciente y tener en cuenta el estado de salud y las circunstancias sociales, en su caso, „watchful waiting“ puede ser una opción.
Procedimiento en hernia inguinal primaria
| conservador | quirúrgico | abierto/acceso anterior | laparoscópico/ endoscópico |
|---|---|---|---|---|
hernia unilateral en el hombre asintomática/no progresiva | + | + | + | + |
hernia unilateral en el hombre sintomática y/oprogresiva | - | + | + | + |
hernia bilateral en el hombre asintomática/no progresiva | + | + | - | + |
hernia bilateral en el hombre sintomática y/oprogresiva | - | + | - | + |
Hernia en la mujer, unilateral/bilateral/asintomática/sintomática/no progresiva/progresiva | - | + | - | + |
La situación de los datos en la hernia recidivante no es tan clara, por lo que también se recomendaría la operación en hernia asintomática, no progresiva.
En las mujeres, las hernias femorales ocurren con más frecuencia que en los hombres. Dado que con ningún procedimiento diagnóstico se puede distinguir de manera segura entre hernias inguinales y femorales y las hernias femorales se incarceran con mucha más frecuencia que las inguinales, en las mujeres la indicación para el tratamiento quirúrgico de su hernia debería realizarse de manera oportuna.
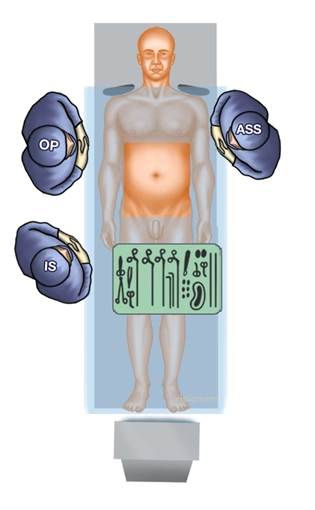
La plastia de parche preperitoneal transabdominal (TAPP) es la técnica quirúrgica más frecuentemente aplicada en las clínicas alemanas para la hernia inguinal.
Además de la TEP y la operación abierta de Lichtenstein, la TAPP se recomienda en todas las guías como el tratamiento electivo preferido de la hernia inguinal.
Procedimiento en hernia inguinal recidivante
| conservador | quirúrgico | abierto/acceso anterior | laparoscópico/ endoscópico |
|---|---|---|---|---|
Hernia asintomática/no progresiva después de acceso anterior | +? | + | - | + |
Hernia asintomática/no progresiva después de acceso posterior | +? | + | + | (+) |
Hernia sintomática/progresiva después de acceso anterior | - | + | - | + |
Hernia sintomática después de acceso posterior | - | + | + | (+) |
? = se presupone una experiencia adecuada en la cirugía de hernias laparoscópica
Los procedimientos mínimamente invasivos se basan en un acceso posterior y siempre están basados en malla.
Los procedimientos laparoscópicos/endoscópicos tienen una curva de aprendizaje más larga en comparación con los procedimientos abiertos.
Ventajas tienen los procedimientos laparoendoscópicos en:
- hernia inguinal unilateral primaria del hombre (menor incidencia de dolores postoperatorios)
- hernia inguinal de la mujer (altas tasas de recidiva después de la reparación de Lichtenstein en la mujer)
- Hernias inguinales bilaterales
- Hernia inguinal recidivante después de acceso anterior, pero también después de procedimiento posterior posible con la experiencia correspondiente.
En hernias inguinales incarceradas, que se distinguen de las hernias irreponibles por el dolor pronunciado, la aparición aguda y signos de obstrucción intestinal, se debería utilizar la superioridad diagnóstica de la laparoscopia. Su ventaja es la posibilidad de reposición del incarcerado con evaluación de la perfusión orgánica después. En aprox. el 90% de los casos, la perfusión orgánica se recupera después de la reposición.
El tratamiento de la hernia inguinal puede realizarse dependiendo de la situación de infección local de inmediato o en un momento posterior.