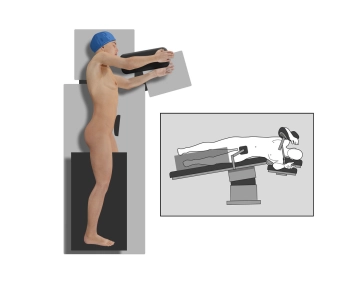
En principio, las indicaciones para una neumonectomía han disminuido considerablemente con la mejora de la técnica operatoria y los buenos resultados de la anastomosis bronquial en una resección en manguito.
Oncológico
- En carcinomas bronquiales centrales en un estadio operable
- En casos excepcionales muy raros en mesotelioma pleural o carcinoma bronquial con metastatización pulmonar unilateral
- Resección paliativa, por ejemplo, en obstrucción del bronquio principal con neumonías recurrentes y abscesos pulmonares o hemorragias recurrentes.
No oncológico
- Ala pulmonar destruida después de una enfermedad infecciosa (p. ej. tuberculosis)
- Bronquiectasias pronunciadas
- Estenosis del bronquio principal
- Daño iatrogénico de la arteria pulmonar, por ejemplo, durante una lobectomía