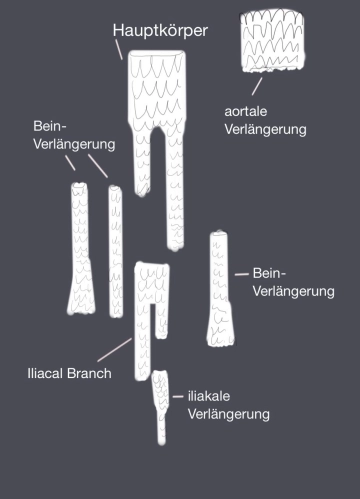
- Aneurisma de aorta abdominal (AAA) > 5 cm
- aneurismas más pequeños en AAA excéntrico o ulceraciones con perforación cubierta (PAU, úlcera aórtica primaria)
- aneurismas sintomáticos de cualquier tamaño
Indicaciones especiales y opciones de terapia en la enfermedad de Behçet, síndrome de Marfan, aneurismas micóticos como p. ej. infecciones por Salmonella y AAA con embolización periférica.
La indicación para la terapia invasiva de un aneurisma de aorta abdominal (AAA) resulta básicamente de una comparación del riesgo individual de rotura en el curso espontáneo contra el riesgo operatorio. Si el riesgo de rotura en el curso espontáneo supera el riesgo operatorio individual, se establece en general la indicación para la terapia invasiva.
Clasificación del riesgo de rotura
Factores | Riesgo bajo | Riesgo medio | Riesgo alto |
|---|---|---|---|
Diámetro del aneurisma | < 5 cm | 5-6 cm | > 6 cm |
Tasa de crecimiento por año | < 0,3 cm | 0,3-0,5 cm | > 0,5 cm |
Tabaquismo/EPOC | leve | moderado | mucho |
Antecedentes familiares | ninguno | aislado | frecuente |
Hipertensión arterial | ninguna | bien controlada | inestable a pesar de la terapia |
Morfología | fusiforme | sacular | protuberancias |
Sexo | masculino | femenino |
Indicación quirúrgica
Clasificación | Tamaño | Pared | Clínica | Indicación quirúrgica |
|---|---|---|---|---|
asintomático infrarrenal | > 5 cm ♂ > 4,5 cm ♀ | intacta | ninguna | electiva |
asintomático supraaórtica | > 6 cm | intacta | ninguna | electiva |
sintomático | independiente | intacta | Dolor espontáneo, DS abdomen, espalda o flanco | urgente, hasta 24 horas |
roto | independiente | cubierta o rota libre | dolor espontáneo/sensitivo difuso fuerte del abdomen tenso, con/sin shock hemorrágico | Emergencia |
fístula aortoduodenal | vómitos intermitentes, melena | Emergencia | ||
fístula aortocava | Insuficiencia cardíaca derecha, ruidos de fístula, cianosis troncal, contrastación simultánea de CM de aorta & V. cava inferior | Emergencia |
Para la terapia operatoria del AAA están disponibles dos procedimientos:
- el reemplazo abierto de la aorta abdominal por una prótesis tubular o bifurcada (OAR, open aortic repair)
- la implantación endovascular de una prótesis de stent (EVAR, endovascular aortic repair)
La cirugía de aneurisma laparoscópica, generalmente en combinación con una mini-laparotomía, es de importancia más bien secundaria.
Para la selección del procedimiento - OAR o EVAR - existen las siguientes recomendaciones:
OAR (trans-, retroperitoneal)
- esperanza de vida normal
- riesgo operatorio bajo („Fitness“)
- anatomía inadecuada para EVAR: zona de aterrizaje, cuello del aneurisma (ángulo, longitud), vasos ilíacos (estenosis, elongación, kinking), trombos, calcificación
- Marfan y otras enfermedades del tejido conectivo
EVAR (prótesis estándar, a medida)
- operaciones abdominales previas
- esperanza de vida limitada
- riesgo operatorio alto
- anatomía adecuada para EVAR (véase arriba)
EVAR requiere vasos ilíacos adecuados para el acceso, ya que los sistemas de stent-graft suelen ser de gran calibre. Problemáticos son los vasos ilíacos ateroscleróticamente estrechados, curvos y con quiebros, pero también dilatados aneurismáticamente.
En el curso a largo plazo, la prótesis aórtica endovascular está asociada a una tasa de complicaciones más alta que la cirugía aórtica abierta.
El riesgo de mortalidad para EVAR o OAR de un paciente individual se puede calcular rápidamente mediante el llamado BAR Score Calculator → www.britishaneurysmrepairscore.com, lo que se puede utilizar de manera útil para el asesoramiento al paciente sobre el riesgo de una intervención electiva con EVAR o OAR.
La indicación operatoria general se establece en el (aislado) aneurisma ilíaco a partir de un diámetro de aneurisma de 3 cm.
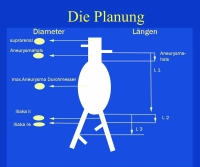
Ejemplo de película:
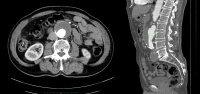
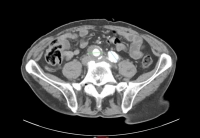
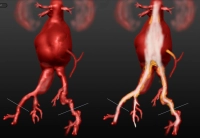
- AAA infrarrenal, diámetro 54,2 mm
- Aneurisma de la A. iliaca communis derecha, diámetro 41,1 mm