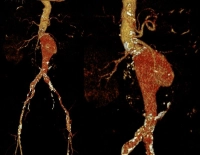
Alrededor del 80 % de los aneurismas de aorta abdominal están localizados de forma infrarrenal. En hasta el 20 % no se encuentra, sin embargo, un cuello de aneurisma suficiente (aneurisma yuxtarrenal), también el AA puede comenzar en o por encima de las arterias renales (aneurisma suprarrenal). La zona de anclaje infrarrenal ausente o morfológicamente inadecuada („hostile neck“) excluye una exclusión endovascular convencional del aneurisma.
Prótesis fenestradas o la técnica Chimney (Ch-EVAR = „chimney technique with endovascular aneurysmrepair“) permiten tratar estas patologías de forma endovascular. La técnica Chimney crea una proximalización de la zona de aterrizaje, para garantizar el anclaje necesario para el stent graft abdominal. Esto se logra mediante la implantación de un stent generalmente cubierto (Chimney-Graft) en el vaso renovisceral afectado de la aorta, paralelo y fuera de la endoprótesis aórtica.
Entre las indicaciones para el tratamiento de patologías pararenales mediante la técnica Chimney se incluyen:
- aneurismas grandes con riesgo de rotura (> 6 cm de diámetro) o úlceras aórticas penetrantes sin formación de trombo
- aneurismas abdominales con „hostile neck“ y angulación/calcinación pronunciada de las arterias ilíacas y/o del cuello del aneurisma
- patologías sintomáticas, rotas
- Endoleak tipo Ia después de EVAR previo
- Presencia de arterias renales accesorias o ectópicas relevantes con un diámetro de más de 4 mm
- aneurismas paraanastomóticos después de tratamiento abierto previo del aneurisma
En el ejemplo de vídeo se trata de un aneurisma de aorta abdominal sintomático con 9,5 cm de diámetro a la altura de las arterias renales (yuxtarrenal), acompañado de EAC, estado post implantación de marcapasos cardíaco derecho prepectoral:
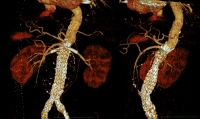
Postoperatorio: