Anamnesis
- factores de riesgo vascular: tabaquismo, hipertensión arterial, trastornos del metabolismo lipídico, diabetes mellitus
Examen clínico-neurológico
- > 90 % de las estenosis y oclusiones de los vasos supraaórticos (ACI, A. vertebralis, etc.) permanecen clínicamente asintomáticas y se descubren en el marco de exámenes de cribado o de imagen preoperatoria
- Los síntomas de una lesión de los vasos que irrigan el cerebro dependen del vaso afectado, del curso temporal y de la colateralización predominante (p. ej., a través del Circulus arteriosus cerebri)
- Los síntomas típicos de un trastorno en el territorio carotídeo (A. carotis interna) son:
◊ síntomas hemicorp motóricos o sensitivos (p. ej., „parálisis hemicorporal“)
◊ Amaurosis fugax (ceguera transitoria unilateral: A. ophtalmica)
◊ trastornos funcionales corticales (lenguaje, percepción visuoespacial)
◊ restricciones homónimas bilaterales del campo visual suelen no ser síntomas típicos en estenosis de la A. carotis interna
- Importante: La auscultación de la A. carotis no es adecuada para la detección de estenosis
Examen cardiológico
- 30 % de los pacientes tienen una EAC que requiere tratamiento
Ecografía dúplex codificada por color
En el examen ultrasónico de los vasos extracraneales que irrigan el cerebro, se deben evaluar siempre todos los vasos en cortes transversales y longitudinales:
- A. carotis communis desde proximal hasta la bifurcación carotídea
- Bifurcación carotídea con A. carotis interna que se origina dorsolateralmente
- A. carotis externa
- A. vertebralis en los segmentos V1 hasta V3
- A. subclavia y A. axillaris
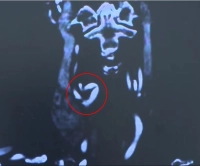
Búsqueda de placas hemodinámicamente relevantes y su descripción morfológica (imagen B):
- ecogénica versus hipoecogénica
- homogénea versus inhomogénea
- lisa versus configurada irregularmente
Parámetros de placa pronósticamente desfavorables:
- estructura interna de la placa hipoecogénica
- placa de largo recorrido > 1cm
- diámetro de la placa > 4 mm
- pulsación longitudinal de la placa hacia distal
De acuerdo con el consenso internacional, la cuantificación de la estenosis debe realizarse según los criterios NASCET.
Angiografía por RM con contraste o, alternativamente, una angiografía por TC
- Validación de los hallazgos o para la planificación terapéutica
- Evaluación de los vasos intracraneales y posibles daños parenquimatosos (infartos cerebrales ocurridos)
Angiografía por sustracción digital (ASD) de las arterias que irrigan el cerebro
- solo cuando con los métodos no invasivos no sea posible una afirmación concluyente y resulte una consecuencia terapéutica
- Ejemplo: estenosis en ángulo no visible en RM o TC
TC o RM del cerebro
- en pacientes sintomáticos, imagen del parénquima antes de la revascularización planificada
- en pacientes asintomáticos, una imagen de este tipo puede proporcionar información adicional importante, p. ej., detección de un infarto cerebral clínicamente silente
Examen radiológico del tórax
Laboratorio
- hemograma
- electrolitos
- coagulación
- valores de retención
- enzimas hepáticas
- lípidos sanguíneos
- grupo sanguíneo
¡En todos los pacientes con estenosis carotídea arteriosclerótica se deben registrar otras enfermedades secundarias de la arteriosclerosis (enfermedad coronaria [EC], enfermedad arterial oclusiva periférica [EAOP])!